Очерки истории чумы: В 2-х кн. Кн. II : Чума бактериологического периода. Забытые эпидемии легочной чумы на Дальнем Востоке (1921—1922)
Изучение закономерностей развития эпидемии легочной чумы в большом городе сегодня чрезвычайно важно в связи с возросшей угрозой биотеррористических актов. Не менее важным для сегодняшнего дня представляется и обобщение опыта борьбы с легочной чумой в условиях слабости власти, отсутствия денежных средств и распада системы здравоохранения. Описываемые в данном очерке эпидемии вспыхнули в смутный период нашей истории, и по его окончании были забыты, как, впрочем, и многие другие трагедии тех лет.
Чумное кольцо вокруг России. В начале 1918 г. серьезные опасения у правительства, возглавляемого В.И. Лениным, вызывала возможность заноса чумы вместе с войсками из Трапезунда (см. очерк XXXII). С началом эвакуации русских войск из Турции в октябре 1917 г. стали поступать сообщения о появлении чумы в Сочи, затем в Тифлисе. Но при проверке они оказались ложными. В начале 1918 г. появились сообщения о чумных заболеваниях в киргизских степях. Чума дала о себе знать в 12 урочищах, расположенных на расстоянии 20–30 верст друг от друга вдоль побережья Каспийского моря (между Астраханью и Гурьевом). Всего во всех урочищах заболело 87, умерло 82 человека. Из заболевших 1/5 часть страдала бубонной чумой, 4/5 — легочной. Было заражено 45 семейств. Эвакуировано по подозрению на чуму 470 семейств. Одновременно наблюдалась чумная эпизоотия среди мышей.
С 18 июня по 8 июля 1918 г. в Камыш-Самарской степи, в 90 верстах от Новой Казани, в трех семьях заболело чумой и умерло 8 человек. В Кур-Куле в 40 верстах от Тиновки в сентябре обнаружена легочная чума. В одной семье из 17 человек осталось в живых только трое детей. Но чума побывала еще в пяти семьях, сколько тогда действительно от нее умерло людей, осталось не установленным. По свидетельствам местных врачей, эпидемии предшествовала эпизоотия на сусликах, бактериологически не проверенная.
Потом, в связи с развернувшимися боевыми действиями, сведения о чуме перестали поступать. Но в начале 1919 г. в комиссариат здравоохранения валом повали телеграммы, сообщавшие о чуме то в одном, то в другом месте. Большой переполох наделала телеграмма из Симбирска, в которой сообщалось о «констатировании в Астрахани людей, подозрительных по легочной чуме» и «с очень небольшой заразительностью». Даже было получено требование начальника санитарной части Южного фронта о высылке противочумной сыворотки, резиновых халатов, кожаных шаровар, курток, шапок, очков и респираторов «ввиду появления в Астрахани легочной и бубонной чумы». К счастью, сведения об «астраханской чуме» оказались неправильными. В действительности это были случаи «испанского гриппа».
Чума на Русско-персидской границе. До установления твердого контроля Центрального правительства в 1921 г. над прилегающими к границе регионами, учет заболеваний населения чумой там не велся. В 1921 г. чума наблюдалась в районе Серакса. На территории Туркестанской республики по сообщению Туркестанского комиссариата здравоохранения, заболеваний чумой не было отмечено. Эпидемиологической разведкой район поражения определялся примерно в 375 кв. верст (15 верст по длине границы и 25 верст в глубину персидской территории). Всего зарегистрировано 38 заболеваний людей чумой. Из них 17 случаев, окончившихся смертью, обнаружены в первых числах мая в районе Серакса; 29 мая в том же районе еще три случая, подозрительных по чуме; затем семь заболеваний с быстрым смертельным исходом обнаружены в первых числах мая при объезде в Сергаб-Давленабаде; четыре случая зарегистрированы в Келсабаде и семь случаев в Сак-Мамеде. В начале июня наблюдались три случая заболевания чумой среди караванщиков, возвращающихся из Теджена.
Чума на территории Грузинской республики в 1920 г. Чума наблюдалась в городе Батуми, где было отмечено до 100 случаев (32 из них закончились смертью) заболеваний бубонной чумой за время с 5 июля до середину ноября. Эпидемии предшествовали чумные эпизоотии среди городских крыс и мышей. Но в самом батумском порту ни чумных эпизоотий среди крыс, ни заболеваний чумой людей зафиксировано не было. Широкогоров допускал возможность происхождения эпидемии из местного эндемического очага. Однако многие ученые тогда придерживались более понятной версии, что чума в Батуми была занесена пароходами, прибывающими из Константинополя, где осенью 1919 г. было зарегистрировано свыше 600 больных чумой.
Из других портов Черноморского побережья чума была отмечена в Новороссийске, где с 16 по 29 августа 1921 г. было зарегистрировано 7 заболеваний, из них 4 со смертельными исходами. Считалось, что в Новороссийск чума также была занесена из Константинополя.
Кроме того, 16 сентября в Новороссийском порту на пароходе, пришедшем из Ливерпуля и заходившем по пути в Дарданеллы для погрузки угля, было обнаружено два человека, подозрительных на чуму. Один из них скончался по прибытии парохода в порт. По пути в Новороссийск на этом же пароходе наблюдалось семь заболеваний неопределенного происхождения, окончившихся смертью.
Чума в Поволжье. Чумная вспышка наблюдалась в районе Таловки-Киргизской, в урочище Карамия (40 верст от Александрова-Гая и 5 верст от границы Саратовской губернии). С конца июля 1921 г. по февраль 1922 г. в трех семьях заболело 23 человека, из них выздоровело 7, умерло 16. Из 23 случаев было: 18 бубонной чумы, три легочной, один легочно-бубонной и один кожной чумы. Диагнозы устанавливались вскрытием трупов и бактериологическим исследованием трупного материала. Источником чумы, вероятно, была чумная эпизоотия сусликов. Вспышка обследована директором Саратовского микробиологического института «Микроб» доктором Никаноровым. Изголодавшееся за зиму население Поволжья набросилось на вылезших из-под земли сусликов и начало употреблять их в пищу в массовом количестве.
Чума на Дальнем Востоке. В 1920 и 1921 гг., в разных местностях, прилегающих к дальневосточным границам России, наблюдались чумные вспышки. Наиболее крупная из них была отмечена в Маньчжурии, где легочная чума истребила 4,5 тысячи человек (вторая маньчжурская эпидемия чумы 1920—1921 гг.), оттуда она была занесена в Дальневосточную республику.
Предыстория чумы 1921 г. на Дальнем Востоке. По сведениям военно-медицинского отдела при штабе японских войск в Сибири, полученных Приморской областной санитарно-исполнительной комиссией, на территории бывшей Российской империи чума появилась в августе месяце 1920 г. в районе Абайгайтуя. Этот казачий поселок, расположенный по границе Забайкальской области, находился в 28 верстах от станции Маньчжурия КВЖД. В истории чумных эпидемий и чумных вспышек Забайкалья поселок Абайгайтуй к тому времени уже был хорошо известен. В 1906 г. в середине сентября месяца некий казак поселка Абайгайтуй, Семен Перебоев, ездил в Монголию вместе с другими казаками для розыска разбойников. Во время поездки, очевидно на обратном пути, собака Перебоева поймала тарбагана, шкурку с которого Перебоев содрал. Возвратившись домой, Перебоев заболел и на третий день умер от легочной чумы. За Перебоевым заболела и вымерла его семья, затем семья Чипизубова (его прислуга), затем фельдшер Шитов, его прислуга и, наконец, кучер фельдшера Шитова, отвозивший его больным из Абайгайтуя в поселок Маньчжурию. Всего тогда заболело и умерло девять человек на протяжении одного месяца. Доктор Барыкин установил бактериологически чуму. Эта вспышка была потушена энергичными мерами при помощи огня: зараженные дома и имущество были сожжены.
Подобная вспышка чумы была и в 1905 г., но не в Абайгайтуе, а в другом поселке, расположенном в трех верстах от станции Джалайнор (см. очерк XXXI). В данном случае заболевания бубонной чумой начались с казака Алексия Козлова, ездившего на покос к поселку Абайгайтую. Заболел Козлов 15 августа, умер 19 августа. В поселке, где он жил, заболело 13 человек, умерло 12, один выздоровел. Эпидемия продолжалась около полутора месяца. Необходимо подчеркнуть, 1) что в этом поселке было 33 землянки, с населением около 180 человек, 2) заболели и умерли главным образом люди двух соседних землянок, связанных родственными узами.
В 1907 г. заболевания чумой наблюдались: в поселке Надаровском в конце августа; на разъезде 119 Забайкальской железной дороги в начале сентября; и у станции Харонор 13 сентября. Во всех этих случаях установлен факт самого непосредственного обращения заболевших чумой с тарбаганами (снятие шкурок и пр.).
В апреле 1920 г. жители поселка Харанор известил Читинскую противочумную станцию о падеже среди тарбаганов, а в августе—сентябре 1920 г. стали наблюдаться первые чумные заболевания среди людей, принявшие в дальнейшем эпидемический характер.
Эпидемия началась в конце августа 1920 г. почти одновременно в четырех пунктах: в районе станции Даурия, в поселке Абагайтуй, в поселке Каластуй и его окрестностях, в поселке Калцагайтуй и в ближайших к нему местностях. Все указанные населенные пункты расположены на правом берегу нижнего течения реки Аргунь, на расстоянии нескольких десятков верст один от другого. В районе станции Даурия в сентябре было зарегистрировано три заболевания бубонной чумой. Все они наблюдались среди солдат Даурского гарнизона. В то же время обнаружено одно заболевание бубонной чумой на разъезде №83 (между ст. Даурия и ст. Харанор), в семье путевого сторожа. Чума была установлена бактериологически. Одновременно с этим в поселке Абагай-туй зарегистрировано четыре случая также бубонной формы, в поселке Калайстуй — два случая, в поселке Калцагайтуй — семь заболеваний. Во всех указанных случаях заболевания протекали в форме бубонной чумы. Перечисленные 17 случаев наблюдались в конце августа, сентябре и начале октября 1920 г. Из 17 больных, двое выздоровели, остальные умерли. Этим закончился первый период чумной вспышки в разных местностях около реки Аргунь.
В Маньчжурии дело обстояло следующим образом. С 6 октября 1920 г. вспыхнула эпидемия чумы в Старом Хайларе (6 заболевших). Китайские власти пытались скрыть эпидемию, но она приобрела неуправляемый характер, с 15 октября по 28 октября там умерло от чумы еще 63 человека. Старый Хайлар — большой китайский город, имеющий железнодорожное сообщение на линии ст. Маньчжурия—Харбин—Владивосток.
Помимо этого пути Хайлар является конечным пунктом большого старинного китайского тракта, соединяющего этот город с целой областью поселений на запад и север от него.
Сопоставляя сроки появления чумы в городе Хайларе и окрестностях станции Маньчжурия, П.В. Захаров с соавт (1922), полагали, что чума сначала «гнездилась» в самом Хайларе, а затем распространилась к западу, на станцию Маньчжурия. Так полагал и цитированный ими доктор Лощилов (О ходе чумной эпидемии в полосе отчуждения по 20 февраля 1921 г. // Медицинский Вестник (Харбин). 1921. ? 1): «Первые заболевания очевидно чумой наблюдались, по позднейшим сведением доктора Ву Лиен Те, в октябре 1920 г. на окраине ст. Хайлара, около реки, где в фанзе заболели и умерли 7 китайцев, занимавшихся тарбаганьим промыслом. Затем стали наблюдаться случаи заболеваний и смертей среди китайских солдат, живших в железнодорожной казарме около моста, в версте от ст. Хайлар (к востоку) и, наконец, среди жившей в той же казарме семьи железнодорожного сторожа, в которой в ноябре заболели и умерли с явлениями бубонной чумы мать и трое детей; сам сторож болел и выздоровел. Далее чумная эпидемия была занесена в китайский город Старый Хайлар, где в дальнейшем и развилась уже в виде легочной чумы или, вернее, согласно вскрытиям доктора Н.С. Петина, чумы верхних дыхательных путей. Наибольшее развитие эпидемия в Старом Хайларе имела в декабре; с января она стала затихать, а в дальнейшем наблюдались лишь единичные привозные случаи».
По японским сведениям из Хайлара чума была занесена 1 января 1921 г. в Чжалайнор (около ст. Маньчжурия), где получила среди китайских рабочих местных угольных копей значительное распространение. Болезнь протекала исключительно в легочной форме с быстрым смертельным исходом, поражала китайских рабочих, которых на копях было до 6 тыс. человек; среди европейского населении (2 тыс. человек) заболеваний не было. На станции Чжалайнор было три случая чумы 11 декабря. 25 ноября 1920 г. зарегистрирован случай чумы на ст. Маньчжурия, эпидемия же чумы началась в частном поселке при станции Маньчжурия 12 января.
Эпидемии в этих двух населенных пунктах были значительны. Так, за время с 1 января по 1 марта 1921 г. на станции и в поселках Маньчжурия было 507 случаев смерти от чумы, а за такой же период времени на Чжалайнорских копях 622 случая.
По сведениям доктора Е.С. Касторского (1978), первые случаи заболевания легочной чумой в поселке Маньчжурия были констатированы среди солдат Каппелевской армии. План противочумной борьбы не мог быть приведен в исполнение из-за отсутствия средств до февраля, когда эпидемия была уже в полном разгаре. Касторский подчеркивал, что царившая в Маньчжурии обстановка была крайне благоприятной для свободного развития эпидемии, та, в свою очередь, послужила ареной для борьбы между разными группами населения и отдельными лицами, причем преследовавшими цели, имеющие с общественной пользой мало общего.
Поселок Маньчжурия оказался центром, куда устремились беженцы и остатки Семеновской и Каппелевской армий из Забайкалья. Сюда же понаехали со своими кибитками киргизы и казачьи семьи из Забайкальских степей. Чума быстро распространилась по ночлежкам и постоялым дворам, в которых ютились беднейшие безработные русские и китайцы.
Администрация КВЖД заявила, что она будет бороться с эпидемией лишь в районе полосы отчуждения, т.е. на линии железной дороги (в дорожных помещениях, домах и станциях), город же должен иметь свою противочумную организацию. Но так как русской поселковой администрации уже не было, то власть сосредоточилась в китайских учреждениях и вся охрана поселка была в руках чинов китайской милиции, подавляющее большинство которых не говорили по-русски. К тому же китайская администрация с недоверием относилась к проводимым русскими мероприятиям, а развитие чумы среди китайского населения в Хайларе категорически отрицала.
Отсутствие надежной стражи и помещения для обсервации повело к тому, что лица, бывшие в соприкосновении с больными чумой и оставленные для наблюдения на дому под стражей китайских милиционеров, свободно ходили по городу, а при переводе в специальные помещения разбегались. После настойчивых требований комиссии местная администрация дороги дала вагоны для изоляции и обсервации, но вагоны оказались для перевозки скота и были почти на аршин наполнены замерзшим навозом. Фельдшеру с санитарами с помощью кайла, лома и лопат, приобретенных на частные пожертвования, пришлось удалять навоз, что в связи с сильными морозами требовало чрезвычайных усилий.
Героев, желающих бороться с эпидемией легочной чумы, обычно бывает немного. И в данную эпидемию пришлось привлекать к этому делу часто не соответствующих своему назначению врачей, фельдшеров и прочий персонал. Санитарные попечители, из избранных населением для надзора за санитарным состоянием отдельных участков, все поголовно отказались от своих обязанностей. Вместо них пришлось нанять санитарных надзирателей.
Городской голова поначалу свел всю борьбу с чумой к требованиям от администрации КВЖД субсидий. Наконец, была получена субсидия в 1000 рублей на оборудование обсервационного помещения с душем и дезинфекцией одежды формалином. Однако, несмотря на страшную нужду в деньгах у противочумной комиссии, большая часть этой субсидии была израсходована строительным отделом управы не по назначению, а обсервационный пункт и душ были устроены так, что долго еще нельзя было ими пользоваться. И только в феврале, когда эпидемия достигла наивысшего напряжения, городской голова раздобыл где-то деньги, использованные на более правильную постановку дела.

Евгений Сергеевич Касторский (1870—1938)
Родился в селе Шапкино Владимирской губернии, умер на станции Джалан-тунь (Маньчжурия). Доктор медицины (1908 г., Казанский университет), до 1918 г. военный врач Первого сибирского запасного стрелкового батальона. Последнее место работы — КВЖД, станция Маньчжурия. Автор книги «Эпидемия легочной чумы на Дальнем Востоке в 1910—1911 гг. и меры борьбы с нею» (1911). В 1978 г. Г.И. Шмеркович-Галеви (его внук) восстановил текст и содержание рукописи Касторского (1930), посвященной описанию чумы на станции Маньчжурия в 1920—1921 гг.
Для надзора за обсервационными и изоляционными теплушками — так назывались вагоны ниже III класса, обогревавшиеся железными печками, — пришлось отказаться от услуг китайской милиции и нанять собственных стражников, лично ответственных за свои действия перед общественным самоуправлением. Свободные помещения захватывались буквально силой и занимались другими учреждениями и лицами, а требования Касторского о выделении помещения для персонала чумного барака долгое время не удовлетворялись управой. Результатом была значительная смертность среди санитаров чумного и изоляционного бараков и дезинфекционного отряда.
По японским данным ежедневная заболеваемость в поселке Маньчжурия в феврале 1921 г. достигла 20–50 случаев. В марте эпидемия, видимо, стала затихать. Всего на станции и в поселке Маньчжурия, с момента возникновения (12 января) по 1 марта было зарегистрировано: больных китайцев 217, европейцев 127; из них умерло: китайцев 216 и европейцев 121. Кроме того, обнаружено чумных трупов 163 (140 китайцев и 23 европейца). Здесь же в поселковой больнице умерли от чумы из медицинского персонала два фельдшера и 5 санитаров. Касторский указывал на то, что в эту эпидемию от чумы умерло не менее 50 врачей.
В Цицикар чума была занесена, по японским сведениям, одним кули, ухаживавшим 18 января за чумными больными в Хайларе. По возвращении к себе домой в Цицикар этот кули и вся его семья умерли. Эпидемия охватила почти все население Цицикарской провинции. В конце января чума была уже в Фуцзядяне (по китайским сведениям). В начале февраля 1921 г. легочная чума продвинулась из Хайлара по линии КВЖД далее на север и на запад и проникла на территорию Дальневосточной республики.
Е.С. Касторский (1978), прошедший через чуму 1910—1911 г, указывал на наиболее резкие особенности в клинической картине легочной чумы в маньчжурскую эпидемию 1920—1921 гг. Это быстрота течения и отсутствие ясно выраженной локализации процесса. Больные умирали в большинстве случаев в первый день. При исследовании же и выслушивании больного каких-либо изменений в легких констатировать не удавалось, хотя в мокроте появлялась ржавчина или кровь. Очень часто в начале болезни появлялась ржавая мокрота, а затем кровавая. Обильное отхаркиванье пенистой серозно-кровянистой мокроты, которое считается характерным признаком чумного воспаления легких, наблюдалось далеко не всегда. Нахождение бактерий в мокроте (бактериологическое исследование) тоже не всегда имело исчерпывающее диагностическое значения. Были случаи, когда в мокроте находили чумные бактерии, а чума у больного не развивалась, и наоборот, бактерий не находили, а больной умирал от чумы в тот же день.
С эпидемиологической точки зрения обращала на себя внимание необыкновенная заразительность больных во время чумы 1920—1921 гг. при условии их совместного пребывания со здоровыми людьми в тесном и грязном помещении. Благодаря этому эпидемия принимала чрезвычайно опасный очаговый характер. Были случаи заболевания в один день до 40 человек в одном помещении (рабочие казармы). Касторский считал, что такая заразительность свидетельствует «об усилившейся вирулентности чумных бацилл в эпидемию 1920—1921 гг.»
Дальневосточная Демократическая Республика (ДВР)
ДВР образована 6 апреля 1920 г. в качестве буферного государства. Ее создание диктовалось необходимостью Советской России избежать открытого военного столкновения с Японией и сосредоточить все силы для победы над Деникиным и в войне с Польшей. В состав республики входили следующие области: Приморская, Амурская, Забайкальская, Камчатская и Северная часть Сахалина.
Позиция Советской России в отношении ДВР иллюстрируется телеграммой Ленина Реввоенсовету 5-й армии в феврале 1920 г.
«Надо бешено изругать противников буферного государства (кажется, таким противником был Фрумкин), пригрозить им партийным судом и потребовать, чтобы все в Сибири осуществили лозунг: «Ни шагу на восток далее все силы напрячь для ускоренного движения войск и паровозов на запад, в Россию. Мы окажемся идиотами, если дадим себя увлечь глупым движением вглубь Сибири, а в это время Деникин оживет и поляки ударят. Это будет преступление» (Ленинский сборник. 1959. Т. XXXVI. С. 97). После разгрома Белого движения и вывода японских войск с русского Дальнего востока, согласно решению Народного собрания (1922), ДВР вошла в состав РСФСР.
Северное направление. Уже 3 февраля был отмечен первый случай чумы на станции Борзя и два — в поселке Брусиловка; 18 февраля на ст. Мациевской (в 20 верстах от ст. Маньчжурия на линии железной дороги, по направлению к Чите) зарегистрировано первое заболевание а 24 февраля — второе. В первых числах марта еще два случая на разъезде «1420 верста». О движении чумы на север, вверх течения реки Аргунь, имеются сведения, относящиеся только к февралю 1921 г. Судя по ним, заболевания чумой были отмечены в четырех пунктах: Калайстуй, в числе 25 случаев за время с 1 по 20 февраля, и заимках Кыра (2 заболевания) и Клички (6 заболеваний), на Нерчинском заводе (1 случай). Западное направление. На ст. Бухеду (расположена между Хайларом и Цицикаром) эпидемия вспыхнула с 3 февраля 1921 г. В самом начале февраля были обнаружены случаи смерти от чумы в пригородах Харбина. В самом городе Харбине чума официально началась с 13 февраля и до 18 февраля дала около 30 заболеваний; за все время эпидемии в Харбине было зарегистрировано около 1 тыс. заболеваний. Отсутствие регулярных и более точных сведений не позволяет установить действительную картину движения эпидемии в рассматриваемом направлении. По отрывочным телеграфным данным главного врача КВЖД Ф.А. Ясенского, можно лишь констатировать, что в полосе отчуждения в феврале вновь обнаружено 600 случаев (рис. 33.1).

Рис. 33.1. Больной легочной чумой китаец на улице Старого Харбина 1921 г. Из книги Wu Lien Ten U.A. et al., 1936
15 марта легочная чума появилась на ст. Мадаоши (352 версты от Харбина). Уже 16 марта она появилась в г. Никольск-Уссурийский, в котором до конца месяца она дала 11 заболеваний. Но потребовалось еще около месяца, чтобы чума достигла Владивостока (100 км от Ни-кольск-Уссурийска). Здесь вспышка чумы началась 10 апреля.
Таким образом, если основываться на этих сведениях, легочная чума 1920—1921 гг., «зародившись» в Абайгайтуе и прилегавшему к нему району, «пошла» в своем распространении и развитии далее по путям сообщений в сторону г. Читы (на восток) и по старому хайларскому тракту к городу Хайлару (на юг). Из последнего пункта чума уже по железнодорожному пути распространилась в сторону станции Маньчжурия (север) и города Цицикара (запад), почти одновременно развившись в обоих этих крупных центрах в эпидемию легочной чумы. Потребовалось значительное время, с августа месяца 1920 г. по 10 апреля 1921 г., т.е. восемь месяцев, чтобы чума от места своего «зарождения» могла дойти до крайнего пункта материка, города Владивостока. Расстояние весьма большое, время же, потребовавшееся на его прохождение, достаточное, чтобы такое расстояние мог пройти пешком здоровый человек.
Развитие и характер эпидемии легочной чумы во Владивостоке. Имя человека, заболевшего легочной чумой первым и конкретные обстоятельства появления чумы во Владивостоке, неизвестны. Правильнее смотреть на появление чумы во Владивостоке как на давно ожидавшийся результат общего движения легочной чумы с запада на восток.
Еженедельные сводки по смертельным случаям свидетельствуют, что эпидемия легочной чумы во Владивостоке развивалась не взрывом как в Харбине (1910), а типом «спокойного горения». Начавшись с десятка случаев на первой неделе, чума далее разгоралась постепенно увеличивающимися в течение 5 недель темпами, проявив наибольшую силу в течение шестой недели. Затем три недели чума «догорала». Но под пеплом она «тлела» еще 13 недель (рис. 33.2).
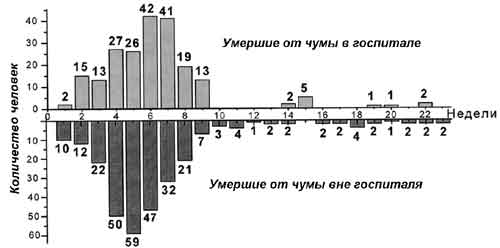
Рис. 33.2. Смертность от легочной чумы во Владивостоке в 1921 г. по неделям. Здесь и далее фотографии и схемы из книги В.П. Захарова с соавт. (1922)
Первая неделя эпидемии (10–16 апреля 1921 г.). Первым выявленным больным легочной чумой был китаец Лиу Чунг Шень, который поселился 5 апреля в доме № 193 на углу Светланской и 5-й Матросской улиц. Имелись сведения, что этот китаец начал болеть 7 апреля, однако, когда 10 апреля его болезнь приняла угрожающий характер, соотечественники принесли его на носилках в Морской госпиталь (эта дата считается началом эпидемии). Оттуда его направили в чумной госпиталь (1-й Крепостной госпиталь), но по дороге он умер. При обследовании летучим отрядом двора дома №193 выяснилось, что в этом же помещении 5 дней тому назад умер от неизвестной болезни другой китаец, которого похоронили на кладбище 2-й речки. А 10 апреля умерли еще два китайца, проживавшие совместно в доме № 112 по Светланской улице. 13 апреля летучим отрядом был обнаружен труп китайца, спрятанный в дровах на дворе дома № 98 по Светланской улице. Исследование трупа показало, что смерть наступила от чумы. В тот же день был доставлен в чумное отделение китаец Лан Гун, проживавший по Свет-ланской улице, дом № 175, так как про него стало известно, что он часто посещал квартиру Лиу Чунг Шеня и ввиду наличия у него повышенной температуры. В ночь на 14 апреля он был убит часовым при попытке бегства из чумного госпиталя. На вскрытии трупа обнаружено прижизненное заболевание легочной чумой. Положительный результат на чуму дало и бактериологическое исследование.
14 апреля был доставлен труп китайца Лю Бен Вяна, проживавшего в доме № 42 по Корейской улице. Труп оказался чумным. При обследовании китайских квартир этого же дома был обнаружен больной китаец в тяжелом состоянии, по фамилии Тун Шу Хо, 17 лет, который проживал совместно с Лю Бен Вяном. Тун Шу-хо умер в тот же день, при явлениях легочной чумы. На следующий день в чумной госпиталь были доставлены два чумных трупа, выброшенных из дома № 42 по Корейской улице. Еще через день (16 апреля) в чумной госпиталь были доставлены уже 5 трупов китайцев, умерших от чумы. Но уже было видно, что в городе начала работать «черная похоронная команда». Трупы были выброшены после предварительной упаковки в особого вида тючки (рис. 33.3).

Рис. 33.3. Труп китайца, умершего от чумы во Владивостоке, подобран на Комаровской улице (крыса не чумная)
Ноги, руки и голова трупа пригибались к туловищу, крепко перевязывались веревками и в таком компактном виде вкладывались в мешок или обертывались в одеяло и тряпки. С первого взгляда, такой тюк не мог вызвать даже мысли о том, что это человеческий труп.
Всего же за первую неделю эпидемии, с 10 апреля по 16 апреля включительно, во Владивостоке было зарегистрировано два больных легочной чумой и обнаружено 10 трупов китайцев, умерших от чумы.
Вторая неделя эпидемии (17–23 апреля). 15 человек умерло в чумном госпитале, на улицах подобрано 12 чумных трупов. Болезнь развивалась быстро — четыре китайца, переведенные из изоляционного отделения в чумное, умерли в тот же день. В эту неделю зарегистрирован первый случай заражения чумой медицинского персонала — погибла медсестра Даниленко.
К концу недели стало ясно, что эпидемия вышла из-под контроля противочумной организации и время локализации первичных очагов чумы упущено — «эпидемия чумы в дальнейшем пойдет беспрепятственно тем путем и по тем законам распространения, которые лежат в существе самой болезни и обстановке жизни китайского населения».
Вторая неделя показала, что чума «пошла» в окрестности города. 17 апреля на станции Океанская, в 38 км от города, был поднят китаец в тяжелом состоянии с явными признаками легочной чумы. На полу помещения, где он лежал, была масса характерных кровянистых плевков мокроты. 19 апреля он умер, кто он был, как и откуда попал на станцию, осталось не выясненным.
Третья неделя эпидемии (24–30 апреля). Новые случаи заболеваний легочной чумой среди медицинского персонала: умерли два санитара (Годяцкий и Мальцев). Больные чумой стали поступать из окрестностей города: с каменноугольных копей Скидельского (30 верст от города), с 5 версты Сучанской ветки и со станции Океанская, где на полотне железной дороги был обнаружен тяжелобольной китаец. Чума приобрела тенденцию к распространению на побережье Приморской области. Так, 27 апреля была обнаружена в бухте Юшувай шаланда, на которой, по словам местных жителей, оказалось 5 трупов китайцев и никого в живых. Когда на шаланду прибыл противочумный отряд, трупов там уже не было. Очевидцы охотно сообщили, что трупы были выброшены неизвестными китайцами в море, и ими же были взяты на другую шаланду грузы с зараженной шаланды и, даже будто и вещи умерших. Любопытно, что на шаланде обнаружился запах карболовой кислоты; отряду ничего не осталось, как ее сжечь. Вне всякого сомнения, судно шло из Владивостока с товарами и там же его экипаж «захватил» чуму.
27 апреля в бухте Валентин найден подозрительный по чуме труп китайца. На эту же неделю приходится вспышка легочной чумы на пароходе «Валентин». Эпидемия значительно усилилась, больные стали появляться на улицах и падать там в изнеможении. Заразился и умер русский лодочник Корякин, перевозивший китайских рабочих.
Всего за неделю на улицах, площадях и с квартир подобрано 42 трупа, из них чумными оказались 22, и 13 человек умерли в чумном госпитале. Большинство трупов было подобрано в тех же кварталах, что и в предыдущие две недели (район скрещения улиц Семеновской и Суйфун-ской — 6 трупов). Стало ясно, что там находятся чумные очаги. Однако обследование 27 апреля китайского общежития в доме № 20 по Суйфун-ской улице, ничего не дало, трупы из него были уже выброшены. Когда через 3 дня проверку внезапно повторили, то было выявлено 8 больных чумой, 4 китайцев отправили в изоляцию, 41 — в обсервацию. Из соседних помещений, китайцы успели разбежаться.
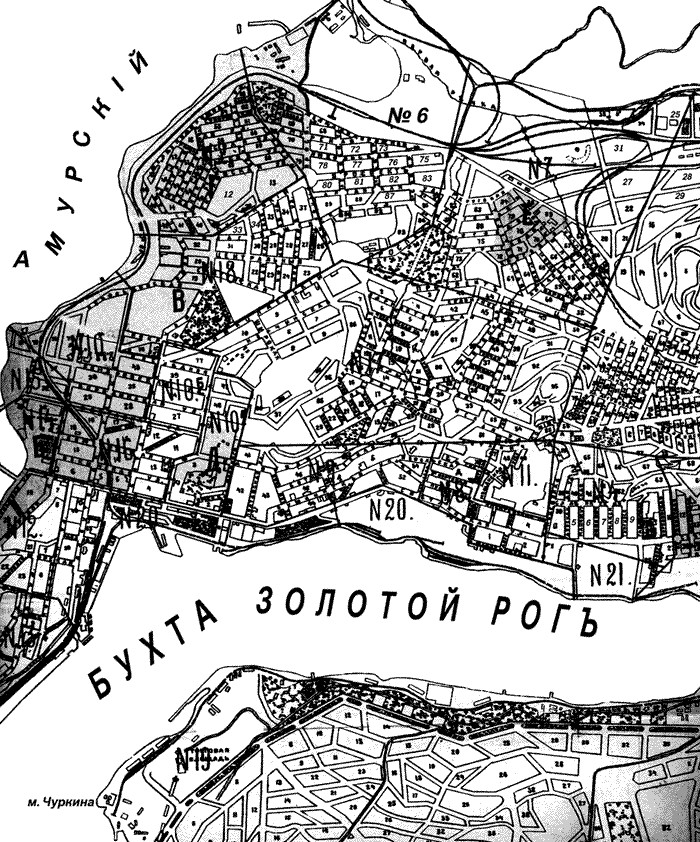
Рис. 33.4. План Владивостока 1921 г. с выделенными «зачумленными» кварталами (обозначены серым цветом)
Четвертая неделя эпидемии (1–7 мая). Чума «пошла» по более широкому кругу, захватив Шлюпочную площадь бухты Золотой Рог с шаландами и шлюпками (5 трупов), Первую Речку (7 трупов), северную часть Корейской улицы (7 трупов). Прочие китайские кварталы северо-западной части города по-прежнему дали основное число трупов. По дням число трупов стало распределяться более равномерно. В чумном госпитале умерло 27 человек, с улиц и площадей города поднято 50 чумных трупов. Погиб санитар Воробьев.
В Никольске 6 мая во время санитарного осмотра китайского базара, в доме № 5 по Украинской улице (проживало 200 китайцев), обнаружен подозрительный на легочную чуму китаец, который сразу же умер. Таким образом, после промежутка времени с 25 марта по 6 мая, т.е. 41 дня, в городе Никольске-Уссурийском вновь появилась чума.
Пятая неделя эпидемии (8–14 мая). Небольшое повышение заболеваемости и смертности по сравнению с четвертой, но тем не менее это было повышение. Во всех отделениях чумного госпиталя от чумы умерло 26 человек, во Владивостоке поднято 59 чумных трупов, в окрестностях — 4. Погиб фельдшер Доброжанский.
Шестая неделя эпидемии (15–21 мая). Пик развития эпидемии. Во всех отделениях чумного госпиталя за неделю умерло от чумы 42 человека, по улицам и окрестностям города поднято 47 чумных трупов. В основном больные поступали с тех же улиц, что и в предыдущие недели (районы Б, В и Г, рис. 33.4). На Мукомольне Первой Речки, в районе так называемых Круговых улиц, образовался новый очаг. Здесь было зарегистрировано 8 умерших за неделю. Еще в 3 и 5 недели эпидемии в этом довольно обособленном от других китайских кварталов районе, было подобрано по одному трупу. Погиб фельдшер Козлов.
Новый очаг вызвал у Владивостокских властей опасения, что эпидемия легочной чумы может осложниться эпидемией бубонной формы болезни. Некоторым лицам рисовалась картина, как крыса, поглодавшая труп умершего от чумы китайца, заболевает сама чумой, а вследствие этого заражает своих блох, которые, конечно, пойдут далее делать свое дело — разносить чуму. Эти опасения, казалось, нашли свое подтверждение, когда в районе Мукомольни были найдены мертвые крысы, одна из которых оказалась зараженной чумой. Дело теперь стояло лишь за появлением больных бубонной чумой, но эпидемия бубонной чумы во Владивостоке так и не развилась.
На хуторе Сехюче 15 мая умерло 4 русских жителя. Все они имели контакты с китайцами, приезжавшими из Владивостока.
Седьмая неделя эпидемии (22–28 мая). Количество больных чумой и подобранных чумных трупов уменьшилось. Умерли от чумы 41 человек, поднято 32 чумных трупа. Как больные, так и умершие поступали из прежних районов города, первое место среди которых оставалось неизменно за районом Б. Вспышка чумы среди китайских рабочих на Сучанских копях — 13 погибших. В Никольске подобрано 4 чумных трупа. Погиб санитар Хазов.
Восьмая и девятая недели эпидемии (29 мая — 11 июня). Во Владивостоке эпидемия неуклонно шла на убыль. От чумы умерло 32 человека, подобрано 28 чумных трупов. Погиб санитар Короткевич.
В Никольске активно действуют китайские «черные похоронные команды» (рис. 33.5). 5 июня в реке Супутинке был обнаружен чумной труп. Это последний случай чумы в городе. Вслед за периодом эпидемического течения легочной чумы наступил период, резко отличающийся по своему эпидемическому течению и по существу заболеваний от предшествовавшего. Его П.В. Захаров с соавт. назвали «хвостом эпидемии легочной чумы». Как оказалось, очень трудно уловить момент прекращения эпидемии легочной чумы в большом городе.
Десятая неделя эпидемии (12–18 июня). Эпидемия резко оборвалась: за неделю было зарегистрировано только три чумных трупа. Один поднят 15 июня на Шлюпочной пристани мыса «Чуркин», второй — 18 июня в районе 10 Рабочей улицы и третий 18 июня был доставлен с 12 версты Сучанской ветки Сучанских копей. В предшествовавшую девятую неделю было 20 случаев, а в восьмую — 40. Возник естественный вопрос, не конец ли это эпидемии легочной чумы, или, быть может, это только передышка? Некоторые врачи определенно утверждали, что эпидемии окончилась, и нужно готовиться, после десятидневного срока со времени обнаружения последнего чумного трупа, объявить город угрожаемым по чуме, а затем и благополучным.

Рис. 33.5. Упаковка выбрасываемых китайцами трупов людей, умерших от чумы. Труп подобран 1 июня 1921 г. с Бульварной улицы г. Никольска-Уссурийского
Дальнейшее развитие событий показало, что такой 10-дневный срок наступил не скоро, хотя и не раз бывали чистые промежутки времени, близкие к десятидневному сроку. Среди населения и даже некоторых врачей, правда не открыто, шла молва, что чума закончилась, а только чумной госпиталь продолжает «находить» чуму среди китайской бедноты, всегда дававший много смертей от болезней и истощения.
С одной стороны, такое шушуканье, особенно увеличивающееся к четвертой неделе хвоста эпидемии, с другой стороны, новизна такого эпидемического явления, как один-два чумных трупа в неделю, заставили председателя Городской санитарно-исполнительной комиссии (СИК) П.В. Захарова, принять меры открытого исследования больных и трупов в чумном госпитале. Волнующий всех вопрос был перенесен в научное Общество врачей Южно-Уссурийского края, где была образована особая комиссия бактериологов для подготовки Обществу заключения по поводу последних случаев чумы. Эта комиссия по просьбе председателя Городской СИК познакомилась в чумном госпитале с материалами от последних чумных трупов и подтвердила чумную природу бацилл, полученных лабораторий из этого материала. По просьбе П.В. Захарова главный врач японских экспедиционных войск в Сибири командировал двух японских врачей для присутствия при вскрытии трупов в чумном госпитале и для исследования материалов из трупов параллельно в японской чумной лаборатории во Владивостоке. Когда дальнейшее исследование трупов русскими и японскими врачами дало идентичные результаты, все кривотолки исчезли. К сожалению, движение заболеваний чумой во Владивостоке продолжалось.
В течение 10-й недели больных чумой в госпиталь не поступило. В чумном отделении оставался один китаец Ван Фу, поступивший 30 мая с признаками бубонной чумы (см. ниже). В изоляцию и обсервацию поступления были единичные.
Одиннадцая-двадцатая недели эпидемии (19 июня — 27 августа). В разных местах города выявляются единичные заболевшие чумой и поднимаются единичные чумные трупы. Дважды разрывы между зарегистрированными случаями чумы составляли 6 суток (между 11 и 13 неделями).
Двадцать первая неделя эпидемии (28 августа — 3 сентября). Случаев смерти в чумном госпитале не было. Трупов было поднято два. Оба были вскрыты 30 августа в присутствии бактериолога Левашова и японского врача Гото, подтвердивших чуму.
Двадцать вторая неделя эпидемии (4–9 сентября). Количество случаев чумы вдруг возросло. В чумном госпитале от нее умерли 2 китайца, два трупа, подобранные на улицах, оказались чумными. У властей возникло опасение, что дотянувшаяся до октября месяца, т.е. до холодного времени года, эпидемия может вновь разгореться в легочной форме. Акты вскрытия найденных трупов приводятся ниже полностью.
1) 10 сентября 1921 г. в анатомическом покое при чумном городке в присутствии лаборанта Левашева и японских врачей Койдо, Гото и Мураками был вскрыт труп китайца, доставленный 9 сентября с Рюриковской ул., против дома № 20. Труп резко истощен; паховые, подмышечные и другие железы прощупываются. Оба легких в верхних отделах сращены с костальной плеврой, ткань их в этих отделах плотна, бугриста, темного цвета, на разрезе хрустит; в остальных долях имеются различной величины уплотненные фокусы такой же плотности и цвета, как описанные выше. Нижние доли обоих легких эмфизематозно вздуты, но не сплошь, а лишь по краям, местами такие выпячивания достигают величины куриного яйца. Перибронхиальные железы увеличены, плотны и на разрезе черного цвета. На интиме аорты язвочки; клапаны утолщены, плотны. Селезенка плотная, увеличена в 2,5 раза, ярко-красного цвета зернистость ее сглажена. Печень слегка набухшая, ткань ее бледно-розового цвета, на разрезе хрустит. Почки резко отечные слои их не резко отделены. В желудке небольшое количество желтого цвета пищевой кашицы, в области дна желудка и привратника слизистая атрофирована, аспидного цвета, местами небольшие экстравазаты. В нижнем отделении толстых кишок и в прямой на слизистой имеется довольно много язв в различных стадиях развития; стенка кишки набухшая, слизистая грязно-cеpогo цвета; мезентеральные железы, в особенности, в районе пораженных кишок резко увеличены, а в остальных участках брыжейки только набухания. Взяты пробы из легких, селезенки, почек, крови, мезентеральных желез и содержимого кишечника. Бактериоскопически чумные палочки найдены в большом количестве в селезенке и крови; а в остальных — в меньшем количестве, так что данный случай надо рассматривать как чумную септицемию. Вскрытие производил врач Шипилов.
2) 11 сентября 1921 г. в анатомическом покое при чумном городке в присутствии лаборанта Левашева и японских врачей Койдо и Мураками вскрыт труп китайца, доставленный 10 сентября с Корейской ул. против лесного склада Скидельского. Труп хорошо упитанный, паховые железы чуть набухшие, других нащупать не удалось. Легкие свободны, ткань их нормальна и никаких уклонений от нормы, кроме небольшой отечности в нижних долях, не определяется. Сердце немного больше кулака покойного, мышца сердца уклонений от нормы не представляет; на интиме аорты имеется небольшой величины кровоизлияние правильной круглой формы. Селезенка увеличена раза в 1,5; ткань ее плотна, зерниста на разрезе, темно-вишневого цвета. Почки нормальной величины и в их ткани уклонений от нормы не обнаружено. Желудок и весь кишечный тракт вздутые, в полости желудка небольшое количество пищевой кашицы, окрашенной в розовый цвет. Слизистая желудка набухшая и всюду усеяна как мелкими, так и крупными кровоизлияниями. По тракту тонких, подвздошных и толстых кишок наблюдается не резко выраженная гиперемия слизистой оболочки, но с множественными экстравазатами и экхимозами на ней; причем на слизистой толстой кишки эти явления выражены более резко. В отделе подвздошной кишки, в брызжейке ее имеется кровоизлияние величиной в гусиное яйцо и в этом же отделе подвздошной кишки мезентериальные железы резко увеличены, тогда как в остальных участках брызжейки эти железы только набухли. Большое количество чумных палочек найдено в кровоизлиянии брызжейки и мезентериальных железах, почти чистая культура в селезенке и небольшое количество в других органах, так что данный случай нужно трактовать как кишечную форму чумы. Вскрытие производил врач Шипилов.
Двадцать третья неделя эпидемии (11–17 сентября). Последняя неделя эпидемии чумы во Владивостоке. Два чумных трупа, обнаруженные за неделю, были последними зарегистрированными случаями чумы. Один труп китайца был поднят 11 сентября на берегу Амурского залива против Новокорейской слободки, другой труп тоже китайца, был поднят 15 сентября с угла Суйфунской и Нагорной улиц. В эту неделю всего было поднято 4 трупа. Таким образом, последний случай чумы во Владивостоке зарегистрирован 15 сентября 1921 г. Акты вскрытия двух последних трупов приводим ниже полностью.
1) 12 сентября 1921 г. в анатомическом покое при Чумном городке в присутствии лаборанта Левашева и японских врачей Койдо и Myраками был вскрыт труп китайца, доставленный 11 сентября с Амурского залива против Новокорейской слободки. Труп хорошо упитан; бедренные и паховые желе зы прощупываются. Правое легкое в верхней доле сращено с костальной плеврой, легочная ткань отечна, повсюду проходима для воздуха. Левое легкое свободно, в верхней доле его имеется небольшой уплотненный фокус, на разрезе ткань темно-красного цвета и с разреза соскабливается обильное количество пенистой жидкости. Перибронхиальные железы увели чены. Сердце отклонений от нормы не представляет; стопка околосердечной сумки гиперемирована, и в толще ее имеются мелкие экстравазаты. Селезен ка увеличена раза в два, плотна, на разрезе хрустит, ткань ее темно-вишневого цвета. Печень полнокровна, немного увеличена. Почки отечны, слои нерезко определяются, в почечных лоханках много точечных экстравазатов. Слизистая желудка гиперемирована, в подслизистом слое много кровоизлияний различной величины. Отдел тонких кишок слегка гиперемирован; гиперемия в подвздошных кишках выражена более резко, цвет их темно-синий; на слизистой имеются многочисленные точечные кровоизлияния. Мезентеральные железы повсюду резко увеличены, брыжейка также гипере мирована. Содержимое желудка и кишок жидкой консистенции, желтовато- зеленого цвета.
Бактериоскопически найдены похожие на чумные палочки в большом количестве в мезентеральных железах и меньше в крови и в селезенке. Сделаны посевы — получена чистая культура чумных палочек. В заключение акта данный случай определен как чумная септицемия.
Вскрытие производил врач Шипилов.
2) 15 сентября 1921 г. в анатомическом покое чумного городка вскрыт в присутствии лаборанта Левашова и японских врачей Койдо и Мураками труп китайца, доставленный того же числа в 8 часов утра с угла Суйфунской и
Нагорной улиц. Труп свежий, хорошо упитанный, конъюнктива склер гиперемирована; вокруг ротовой полости кровянистое выделение. Слева шейная железа увеличена, пастозной консистенции; другие железы едва прощупываются. Левое легкое на всем протяжении сращено с костальной плеврой крепкими спайками; почти вся верхняя доля его на ощупь плотна, при разрезе хрустит и из бронхов выделяется гнойная масса, цвет ее серовато-желтого цвета, непроходима для воздуха. Перибронхиальные железы увеличены. Правое легкое свободно, в верхней доле его имеется уплотненный фокус в стадии гепатизации, величиной с игральную карту, и другой — величиной в грецкий орех, но более плотный. Такой же плотный фокус, величиной с куриное яйцо, имеется и в нижней доле; цвет и состояние ткани на разрезе в этих фокусах таковы же, как и верхней доле левого легкого. Сердце увеличено; сердечная мышца дрябла, розово-матового цвета; клапаны аорты и легочной артерии, а также и интима их, резко гиперемированы с наличием кровоизлияний; интима аорты резко шероховата. Селезенка немного увеличена; ткань ее консистенции — пюре темно-малинового цвета. Печень в состоянии паренхиматозного перерождение. Почки увеличены, отечны, границы между слоями сглажены, капсула отделяется с тру-дом.В желудке небольшое количество жидкой пищевой кашицы зеленовато-желтого цвета, слизистая его гиперемирована, в подслизистом слое масса экстравазатов различной величины. В кишках (тонких и толстых) масса экстравазатов различной величины, слизистая кишок серовато-розового цвета. Мезентеральные железы увеличены, ткань их инфильтрирована; в различных участках брыжейки имеются кровоизлияние величиной в лесной орех. Взяты пробы из легких, селезенки, печени, почки, крови, из содержимого желудка, кишок, мезентеральной, перибронхиальной и шейной желез.
Бактериоскопически во всех органах найдены чумные палочки, так что данный случай нужно рассматривать, как чумную септицемию.
Вскрытие производил врач Шипилов.
Больше ни чумных трупов, ни чумных больных, ни чумных крыс не было обнаружено, не было открыто никаких тайных кладбищ. Выбрасывание трупов на улицы и пустыри, однако, продолжалось по-старому. За время с 18 сентября по 1 ноября было подобрано 13 трупов из тех же районов, из которых доставлялись ранее чумные трупы; все трупы были вскрыты в анатомическом покое чумного госпиталя и подверглись бактериологическому исследованию; результаты получались отрицательные. Чума окончилась.
Характер эпидемии. Горючим материалом («сухими дровами») для чумы было китайское население, исключительно питавшее и поддерживавшее пожар эпидемии в городе. Однако никаких эмпирических доказательств какой-то «этнической избирательности» легочной чумы тогда получено не было. Китайцы, жившие в европейских семьях (лакеи, повара), не были затронуты болезнью. Подавляющее большинство погибших от чумы принадлежало к китайской бедноте, жившей в ночлежках, казармах, в обстановке невероятной скученности и грязи.
Касаясь вопроса заразительности легочной чумы, П.В. Захаров с соавт. отмечают, что ответ на него не так прост, как это на первый взгляд кажется. Многие факты, выявленные при изучении эпидемии легочной чумы во Владивостоке, говорят о ее высокой заразительности. Однако они также дают основание утверждать, что между фактом высокой заразительности легочной формы чумы и фактом ее малого распространения лежит нечто третье, проходя через которое, высокая степень заразительности чумы все же давала «медленное горение» такого многочисленного и компактно проживающего населения, как Владивостокские китайские кварталы.
Казалось бы, пребывание одного-двух больных легочной чумой в казарме с нарами в два-три этажа на сотни людей, должно было дать только один результат: по крайней мере, десятки больных и трупов через неделю. Однако на деле все было иначе. Через тот или иной промежуток времени трупы выбрасывались из казарм, а китайцы продолжали жить в этих казармах-ночлежках. Сотни китайцев термометрировались ежедневно специальными отрядами русских врачей после каждого случая, но вспышки болезни не было. В то же время говорить об их невосприимчивости к чуме нет никаких оснований.
Возможно, среди китайцев срабатывал исключительно интуитивный способ защиты от чумы. В инкубационном периоде больной легочной чумой, безусловно, заразителен, но не в такой степени, когда болезнь приобретает манифестный характер. Естественно, когда окружающие замечают у соседа по нарам признаки болезни, они от него уходят, вернее, прячут его в какое-то укромное место, либо выгоняют на улицу, где несчастный и умирает. Но, возможно, существуют и другие объяснения «медленного горения» эпидемии легочной чумы во Владивостоке, так как все сказанное выше о течении эпидемии, заразительности больных с легочной чумой и способах ее распространения, в той или иной степени приложимо только к первым 9 неделям эпидемии (см. рис. 33.2). Что касается последних 14 недель, то этот период эпидемии (ее «хвост») не поддается объяснению на основе вышеизложенных соображений — эпидемия легочной чумы развивается вяло, тягуче, скачками. Несомненно, как это мы попытались показать в очерке XXIV, известны далеко еще не все закономерности в развитии эпидемий легочной чумы. Поэтому любые объяснения или даже гипотезы, могут оказаться очень полезными при накоплении новых фактов.
В.П. Захаров выдвинул свое объяснение странной эпидемиологии легочной чумы во Владивостоке, не подрывающее существующее и сегодня положения, что «без лечения от легочной чумы не выздоравливают». Он считал, что наряду с легочной (вернее, бронхо-пневмонической) чумой «gravis», стоит чума такой же формы, но «minor». По его мнению, если бы такая форма заболевания чумой среди людей действительно существовала, то случаи нахождения в подозрительной мокроте чумных палочек без последующего летального исхода их носителя имели бы простое и ясное объяснение.
Движение больных и подозреваемых в заражении чумой в чумных госпиталях Приморской области в 1921 г., обобщено в табл. 33.1. Из приведенных в ней данных П.В. Захаров с соавт. (1922) сделали следующие выводы. Из общего числа 2295 человек, находившихся в госпиталях Владивостока, Никольска и Сучанских копей, только немногим меньше 40% приходится на долю Владивостока, тогда как из общего числа умерших от чумы — 227 человек, в самом Владивостоке умерло 209 человек, т.е. на Владивосток, пришлось 92,1%, на Никольск — 4,4%, на Сучанские копи — 3,5% общего количества погибших от чумы. В среднем один умерший от чумы приходится на 10 человек, помещенных в госпиталя в связи с эпидемией; тогда как:
1) во Владивостоке — один больной чумой пришелся на 4 человека;
2) в Никольске — один больной чумой — на 130 человек;
3) на Сучанских копях — один больной чумой на 11 человек.
Такое несоответствие размеров смертности по госпиталям в отдельности объясняется цифрами обсервационного и изоляционного отделений. Из таблицы видно, что Никольский госпиталь, например, имел более чем вдвое против Владивостока обсервируемых, тогда как эпидемия во Владивостоке продолжалась в 7 раз дольше, чем в Никольске. В итоге выясняется, что в Никольске в обсервацию помещали необоснованно весьма значительное число людей.
Вспышка легочной чумы на пароходе «Кишинев». 28 апреля 1921 г. пароход «Кишинев» снялся из порта Владивостока и следовал в порт Чифу, имея на борту 84 пассажира-китайца. Через сутки, 29 апреля, судовой фельдшер А.П. Киселев сделал обход пассажирских помещений и осмотр пассажиров, но никого с повышенной температурой им обнаружено не было. Однако во время обхода, один больной китаец был спрятан на палубе в ватерклозете. Вахтенный матрос обнаружил его, когда другие китайцы пытались спустить больного обратно в трюм. Была поднята тревога, и фельдшер, на палубе осмотрев больного, признал у него легочную чуму. Не прошло и получаса, как больной умер. Труп и все вещи, принадлежавшие умершему китайцу, были спущены в море. На судне были приняты меры по дезинфекции помещений и строгой изоляции китайцев-пассажиров от всех остальных людей на пароходе. Китаец, лежавший в трюме рядом с умершим, был заперт в отдельном помещении в трюме. Но 3 мая у него в 7 утра была зафиксирована температура 37,3°С, а в 11 часов утра он уже представлял собой больного со всеми признаками легочной чумы. Для полной изоляции заболевшего китайца, его подняли с вещами на палубу и приставили охрану. В 13 часов к судовому фельдшеру явилась делегация китайцев, и потребовала больного отпустить, объясняя это тем, что у него только сильное полнокровие, а поэтому он кашляет кровью, и что у них есть доктор, который будет лечить его традиционными китайскими методами.
Таблица 33.1
Движение больных чумой и подозреваемых в заражении чумой в чумных госпиталях Приморской области в 1921 г.*
Населенный пункт, отделение | Прибыло | Убыло | Из них европейцев | Всего по отделениям | |||||||||||
извне | из изоляции | из обсервации | из чумного | умерло от чумы | в изоляции | в обсервации | в чумное | умерло не от чумы | выписалось | прибыло | умерло | выписалось | |||
г. Владивосток | |||||||||||||||
Чумное отделение | 118 | 61 | 5 | – | 166 | 17 | 1 | – | – | – | 11 | 9 | 2 | 184 | |
Изоляционное отделение | 280 | – | 72 | 17 | 41 | – | 221 | 61 | 5 | 41 | 14 | 1 | 13 | 369 | |
Обсервационное отделение | 510 | 221 | – | 12 |
| 72 | – | 5 | 2 | 651 | 26 | – | 26 | 732 | |
Всего | 908 | 282 | 77 | 18 | 209 | 89 | 222 | 66 | 7 | 692 | 51 | 10 | 41 | 1285 | |
г. Никольск-Уссурийский | |||||||||||||||
Чумное отд. | 4 | 7 | 1 | – | 8 | 4 | – | – | – | – | – | – | – | 12 | |
Изоляционное отделение | 120 | – | 21 | 4 | 2 | – | 122 | 7 | 2 | 12 | – | – | – | 145 | |
Обсервационное отделение | 1175 | 122 | – | – | – | 21 | – | 1 | – | 1275 | – | – | – | 1297 | |
Всего | 1299 | 129 | 22 | 4 | 10 | 25 | 122 | 8 | 2 | 1287 | – | – | – | 1454 | |
Сучанские копи | |||||||||||||||
Чумное отделение | 6 | 2 | – | – | 8 | – | – | – | – | – | – | – | – | 8 | |
Изоляционное отделение | 12 | – | – | – | – | – | 7 | 2 | – | 3** | – | – | – | 12 | |
Обсервационное отделение | 70 | – | – | – | – | – | – | – | – | 70 | 19 | – | 19 | 70 | |
Всего | 88 | 2 | – | – | 8 | – | 7 | 2 | – | 73 | 19 | – | 19 | 90 | |
Приморская область | |||||||||||||||
Чумное отделение. | 128 | 70 | 6 | – | 182 | 21 | 1 | – | – | – | 11 | 9 | 2 | 204 | |
Изоляционное отделение | 412 | – | 93 | 21 | 43 | – | 350 | 70 | 7 | 56; 3** | 14 | 1 | 13 | 526 | |
Обсервационное отделение | 1755 | 343 | – | 1 | 2 | 93 | – | 6 | 2 | 1996 | 45 | – | 45 | 2099 | |
Всего | 2295 | 413 | 99 | 22 | 227 | 114 | 351 | 76 | 9 | 2052 | 70 | 10 | 60 | 2829 | |
Из книги Захарова В.П. с соавт., 1922.
** Убежали из изоляционного отделения.
Когда им отказали, около 50 китайцев отняли заболевшего силой и «китайский доктор» начал проводить с ним манипуляции китайской медицины, выразившиеся в кровопускании. Около 4 часов пополудни 3 мая, уже на рейде в Чифе, был обнаружен еще один китаец с признаками легочной чумы. Карантинные власти порта были предупреждены, но бездействовали, предоставив русской команде самой бороться с чумой. Капитан парохода, Герман Мартынович Гросберг, принял решительные меры по изоляции больных китайцев от экипажа.
Вся машинная команда и прислуга были переведены на нос, китайцы — в кормовую часть корабля и сообщение между ними было прервано. 4 мая в 6 ч 30 мин. больные чумой китайцы умерли, в 2 часа пополудни умерло еще 4 китайца. Китайцы опять заволновались и потребовали, чтобы их сняли с судна, или они займут его носовую часть. По настоянию капитана, китайские власти 5 мая свезли своих граждан на отдельный остров Кентукки, после чего на второй палубе обнаружили еще 5 китайцев, умерших в этот же день. Кроме 12 смертей на пароходе (с 29 апреля по 5 мая), в карантине на берегу умерло еще пять человек, в их числе и те, кто делал кровопускание второму больному 3 мая. Большая часть китайцев, перевезенных на остров «Кентукки», разбежалась в первую же ночь. Китайские власти заставили команду «Кишинева» сжечь трупы умерших на острове Кентукки и оплатить все расходы по изоляции пассажиров и дезинфекции корабля.
Эпизоотии среди крыс. По данным Захарова с соавт. (1922), на шестой неделе эпидемии во Владивостоке подобраны 2 крысы (одна с Посьетской улицы, другая с 1-й Речки, угол 2-й Круговой и Некрасовской улиц), у которых при патологоанатомическом и бактериологическом исследовании установлена чума. Однако не только не было эпизоотий чумы среди крыс, но даже не поступало сведений, чтобы где-либо наблюдался мор крыс или мышей.
Клиника и лечение болезни. Инкубационный период при легочной чуме варьировал от 2 до 5 суток. Продромальные явления были не выражены и непродолжительны. Болезнь начиналась в большинстве случаев небольшим ознобом, головной болью, чувством общего недомогания, тогда как температура тела не превышала 37,5°С. нa вторые сутки болезни температура поднималась уже до 39–40°С, появлялся кашель с обильным количеством пенистой мокроты с кровяными жилками. Лицо больного делалось красным; конъюнктивы гиперемироваными; язык был обложен в разной степени — от легкого беловатого налета, до толстого белого. Сознание сохранено. Субъективные жалобы на боль в груди, в боку или в животе. Пульс обычно был правильным, но частым. Доходя до 120–150 ударов в минуту, среднего наполнения. На третьи сутки при высокой температуре, частом нитевидном пульсе, все явления предыдущих суток увеличивались в своем развитии, речь делалась заплетающейся, походка атактической, иногда появлялся бред. Лицо больного обычно безучастно или выражает страх; зрачки расширены; мокрота делается пенистой и кровавой, смерть наступает при явлениях прогрессирующего упадка сердечной деятельности. Кровавой рвоты не наблюдалось за исключением одного случая. При перкуссии легких не наблюдалось абсолютной тупости, тогда как относительное притупление наблюдалось у многих больных.
Лечение практически не применялось. Больным вводили японскую противочумную сыворотку и электралголь. Улучшения состояния больных легочной чумой от лечения не наблюдалось. В первый день в мокроте возбудитель чумы не обнаруживали, но на второй день нередко находили уже практически чистую культуру Y. pestis.
Случай бубонной чумы. Наблюдался у китайца Ван Фу на 10 неделе эпидемии. 30 июня он был подобран у городской электрической станции в тяжелом состоянии, оказалось, что он проживал по Семеновской улице, дом 17. В первые дни пребывания Ван Фу в госпитале при наличии у него пахового бубона, в его мокроте находили подозрительные на чуму палочки, затем их окончательно установили бактериологическим методом. В течение длительного времени, хотя и в незначительных количествах их продолжали находить в мокроте Ван Фу. Материал, отобранный шприцом из бубона и опухших желез Ван Фу, содержал возбудитель чумы. Общее состояние больного было тяжелым, температура высокой. Затем, после введения ему 280 мл3 противочумной сыворотки, температура упала, состояние больного несколько улучшилось. Больной начал медленно поправляться. Сыворотка крови Ван Фу давала во всех случаях ясно выраженную (крупно-хлопчатую) агглютинацию в разведениях 1:20 и 1:40. Выписан из госпиталя 21 сентября.
Патологоанатомическая картина при легочной чуме. При наружном осмотре чумных трупов врачам всегда бросалось в глаза резко выраженное трупное окоченение. Сложилось впечатление, что трупное окоченение достигало сильной степени довольно быстро, причем наличие у умерших целесообразных поз движения позволило тогда предположить, что смерть настигала больного внезапно и что окоченение следовало за моментом смерти непосредственно и быстро. В грудной полости, помимо нахождения пневмонического фокуса, часто наблюдали сращение с плеврой даже не задетого процессом легкого. На месте нахождения фокуса плевра очень часто была гиперемирована или усеяна пятнистыми геморрагиями или точечными экстравазатами; в редких случаях в полости плевры находился грязно-кровянистый, тянущийся в нити выпот. В громадном большинстве случаев патологоанатомическая картина легких при чумной пневмонии носила характер бронхопневмонии с единичным фокусом, но количество последних бывало иногда и 2, и 3. В двух случаях наблюдался фокус, занимавший всю долю целиком. По своему типу чумная пневмония больше соответствовала катаральной, но отличалась от нее «отсутствием пестроты» — «не было тех градаций в окраске, какие наблюдаются обычно, где наряду с только что появившимся фокусом можно наблюдать более старый, то в полном разгаре, то разрешившийся». При чумной пневмонии на вскрытии всегда находили общую отечность легких; в бронхах находилось много кровянисто окрашенной пенистой жидкости. Со стороны серозных оболочек наблюдались кровоизлияния, нередко, в виде сплошных пятен или точечных экстравазатов, особенно на внутреннем листке перикарда. Увеличенная селезенка встречалась редко. Печень и почки всегда представляли картину паренхиматозного перерождения. В сердце никаких особенных изменений не наблюдалось.
Увеличение лимфатических желез удалось наблюдать лишь в не резко выраженных бубонных случаях и при сепсисе; нагноения лимфатических желез не наблюдали. По мнению патологоанатома Федосеева, так называемые бубонные случаи чумы больше носили характер септицемии и общего не резко выраженного лимфаденита. Также были случаи чумы, подтвержденные бактериологически, однако при вскрытии трупов не находили никаких патологоанатомических данных, которые бы указывали на причину смерти.
Организация борьбы с чумой в Приморской области в 1921 г. Строилась на основании следующих законоположений:
1. Правила о принятии мер к прекращению холеры и чумы, утвержденные 11 августа 1903 г. (Собр. узаконен. 1903. № 112. Ст. 1664).
2. Высочайшее повеление от 17 марта 1905 г. (Собр. узаконен. 1905. № 112. Ст. 1002).
3. Высочайшее повеление от 9 мая 1908 г. (Собр. узаконен. 1908. № 142. Ст. 1760).
4. Правила для Санитарно-исполнительных комиссий о мерах по предупреждению и борьбе с холерою и чумою, утвержденные 30 июня 1912 г. (Собр. узаконен. № 202. Ст. 1760).
5. Закон от 31 января 1919 г., опубликованный в «Правительственном Вестнике» от 21 февраля 1919 г. за № 73, изданный в дополнение и изменение действующих правил о СИК.
Возглавляли осуществление противоэпидемических мероприятий межведомственное объединение — Областная Санитарно-исполните-льная комиссия (ОСИК) и исполнительное бюро ОСИК. В Российской империи ОСИК была наделена исключительными правами, закон 1919 г. еще больше расширил эти права и полномочия, коренным образом изменив некоторые статьи прежнего законодательства. Так, законом 1919 г. изменен состав комиссий применительно к изменившимся условиям жизни. СИК, существовавшим раньше под председательством губернатора или лица, его заменяющего, теперь предоставлялось право выбирать председателя из среды своего состава. Место такой комиссии определялось при губернских (областных) земских управах и уездно-городских — при городских и уездно-городских управах.
После появления чумы на линии отчуждения КВЖД, ее ожидали и в Приморском крае. По инициативе отдела народного здравия Приморского областного земства 7 февраля 1921 г. было созвано пленарное заседание ОСИК. Заседание признало необходимым немедленно приступить к подготовительным работам по борьбе с чумой и возбудить ходатайство об объявление Приморской области угрожаемой по чуме.
Приказом управляющего внутренними делами Приморская область с 8 февраля 1921 г. объявлена угрожаемой по чуме. Вся Приморская область неблагополучной по чуме не объявлялась, а к таковым относили:
1) Никольск-Уссурийский и уезд (с 17 марта);
2) Владивосток (с 10 апреля);
3) район Сучанских каменноугольных копей (с 23 марта). Почти через 9 месяцев, 1 октября Владивосток и Приморская область были признаны благополучными по эпидемии чумы.
Организации для борьбы с чумой в Приморской области в 1921 г. создавались не сразу, а постепенно, в зависимости от масштабов распространения эпидемии чумы. В их развитии можно отметить три этапа:
1) организации, возникшие до появления чумы в области, когда она находилась в состоянии, угрожаемом по чуме;
2) организации, возникшие во время появления чумы в области (т.е. с 17 марта, когда был обнаружен первый случай чумы в Никольске-Ус-сурийском);
3) организации, возникшие при появлении чумы во Владивостоке.
Возглавил ОСИК доктор П.П. Попов, принимавший участие в борьбе с легочной чумой в Харбине в 1910 г. Ни один из приглашенных известных в те годы специалистов по чуме во Владивосток не приехал.
До начала эпидемии легочной чумы на территории Приморского края ОСИК подчинялись: противочумной поезд (рис. 33.6); городские сани-тарно-эпидемические организации края (в Ольге, Никольске-Уссурий-ском, Шкотове); организации Уссурийской железной дороги такого же назначения. Они, в свою очередь, имели подчиненные им организации (дезинфекционные отряды и похоронные отряды в Шкотове и на железной дороге, пропускные пункты в Никольске-Уссурийском, склады для хранения имущества противочумных организаций, «чумные вагоны»).
С момента появления чумы в крае (17 марта), во Владивостоке, на базе «Первого Владивостокского Крепостного военного на материке госпиталя», был развернут чумной городок. Он включал: летучий отряд, дезинфекционный отряд, крематорий, обсервационное отделение, изолятор, анатомический покой, чумной барак и диагностическую лабораторию (рис. 33.7).

Рис. 33.6. Вагон-изолятор противочумного поезда. Посадка ввагон-изолятор подозрительного по чуме китайца, снятогос пассажирского поезда на станции Угольная
В морском порту города были организованы: временный пропускной пункт в бухте «Золотой рог», морская санитарно-наблюдательная станция и брандвахта.
Аналогичный чумной пункт развернули в Никольске-Уссурийском. Там же были созданы: пропускной пункт для поездов, следующих из Владивостока (у восточного семафора), пропускной пункт у станицы Полтавки, пропускной пункт для китайцев на городском железнодорожном вокзале, эпидемический отряд по осмотру китайского базара (подробнее, см. ниже). В Ольгинском узде открыты пропускные пункты у станицы Кавалерово и Тетюхинский пропускной пункт, создана Ольгин-ская СИК. В Спасске созданы СИК и летучий отряд.
С момента появления чумы во Владивостоке (10 апреля) в области развернуты следующие организации. Во Владивостоке: пропускной пункт на станции Владивосток; амбулаторный пропускной пункт при городской больнице; отряд карантинной стражи и участковая СИК Углово-Угольных копей. В Ольгинском уезде: Сучанская рудничная СИК (с пропускным пунктом на станции Тигровая, чумным бараком, изолятором, обсервационном отделением); Владимирско-Александровская
участковая СИК; летучий морской отряд; обсервационно-изоляционный пункт в Шкотове. В Спасске организован железнодорожный санпропускник.
В Никольске-Уссурийском активно подключились к противоэпидемическим мероприятиям капеллевские медицинские организации. Ими создана Раздольническая участковая СИК — финансирования из области она не получала.
Противочумной поезд. Организован для обслуживания линии Уссурийской железной дороги между станциями Владивосток и Угольная. Начал действовать с 18 марта. Функции поезда:
1) врачебный осмотр с термометрированием пассажирских поездов, идущих из Никольска-Уссурийского во Владивосток (Маньчжурский № 4 и Хабаровский) и идущих из Владивостока в Никольск (Маньчжурский № 3, Хабаровский), а также на Сучан (№ 33);
2) снятие с пассажирских поездов и направление в изолятор или обсервационный вагон для временного наблюдения до транспортировки в чумной городок подозрительных по чуме пассажиров;
3) ликвидация случаев чумы на линии и при дорожном районе Уссурийской железной дороги между Владивостоком и Никольском;
4) транспортировка снятых с пассажирских поездов и подобранных с линии железной дороги больных и обсервируемых в чумной городок.
Первоначально поезд находился на станции Владивосток, 3 апреля был поставлен на ст. Угольная. Подвижной состав поезда состоял сначала из 8, затем из 11 вагонов: цейхгауз, кухня, аптека-лаборатория, изолятор, обсервационная, дезинфекционная камера, баня и вагоны для персонала, карантинной стражи и трупов. Личный состав поезда составляли: 2 врача, в том числе старший врач, заведующий поездом Б.П. Вельмовский, 4 фельдшера, 1 дезинфектор, 10 санитаров и 6 человек карантинной стражи.
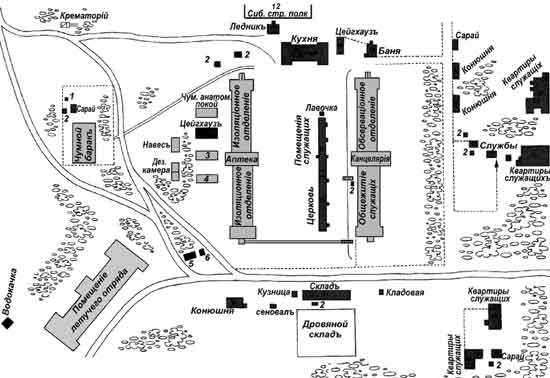
Рис. 33.7. План чумного городка во Владивостоке: I . Сарай. 2. Отхожие места. 3. Цейхгауз изоляционного отделения. 4. Цейхгауз летучего отряда. 5. Не функционирующий анатомический покой. 6. Кладовая
Отряд карантинной стражи. Когда эпидемия чумы стала принимать широкие размеры, милиция перестала справляться со своими задачами по охране очагов и обсервируемых. Более того, медицинскому персоналу противочумных организаций области приходилось вести борьбу не только с чумой, но и с милицией. Например, первого апреля в обсервационном отделении Никольска, 10 милиционеров, охранявших помещение, по соглашению между собой, получили взятку от обсервируемых китайцев в размере 250 иен и затем их отпустили.
Из донесения врача Противочумного поезда на станции Угольной следует, что «из двух милиционеров, явившихся по вызову к вагону-изолятору, один, пьяный, мог стоять, только прислонившись к стенке и... оба явились безо всякого оружия и в самом растерзанном виде». Не имея силы повлиять на работу милиции, ОСИК сделала безуспешную попытку заменить милиционеров, обратившись 26 апреля за содействием
в Никольск-Уссурийскую бригаду Дивизиона Народной Охраны. Однако уже 28 апреля ОСИК поспешила отказаться от ее «услуг», так как оказалось, что охраняющий очаги чумы дивизион «представляет собой пьянствующую банду, берет взятки с обсервируемых, вместе с ними пьянствует».
Тогда ОСИК был поставлен вопрос об организации специального отряда карантинной стражи. Отряд был организован 12 мая и помещался по Корейской улице. Отряд во главе с начальником отряда полковником В.И. Любомудровым и двумя его помощниками состоял из 100 человек, из которых 44 было принято из числа Студенческой трудовой артели, остальные 56 — преимущественно были офицеры — участники «Ледяного Похода» Каппелевской армии. Для вооружения отряда от японского командования было получено 100 винтовок и 1000 патронов.
Отрядом велся:
1) журнал работ, где ежедневно записывались все вызовы отряда, ежедневные наряды и прочие работы;
2) журнал телефонограмм;
3) книга приказов. В своей работе отряд Карантинной стражи руководствовался особо выработанным положением о правах и обязанностях Карантинной стражи, а также специальными инструкциями.
Отправляясь в наряд, чины стражи должны были обязательно надевать маску-респиратор и не снимать ее до окончания наряда. Отряд отличался очень строгой дисциплиной, разумно и тактично относился к местному населению и к китайцам.
Противочумная организация города Никольска-Уссурийского. Включала: 1) дежурство врачей и фельдшеров; 2) три пропускных пункта на станции Никольск-Уссурийский; 3) санэпидотряд по наблюдению за китайским базаром; 4) чумной пункт (рис. 33.8).
При определении места для устройства чумного пункта, Уездная СИК остановила свое внимание на казармах так называемого «Саперного городка», занятого японскими войсками и расположенного в двух верстах к западу от станции Никольск-Уссурийский.
Но, несмотря на все старания, их получить не удалось, пришлось организовывать чумной пункт в вагонах (отделения обсервации и изоляции), а для чумного барака уездным земством был предоставлен деревянный барак земской больницы. Чумный пункт состоял из следующих отделений: а) чумной барак; б) изоляционное отделение; в) обсервационное отделение; г) летучий и дезинфекционный отряд.
К организации и оборудованию летучего и дезинфекционного отряда СИК приступил 7 марта, причем первоначально отряд имел только карету для чумных больных и ящик, обитый цинком, предназначенный для перевозки трупов. Лошади и дезсредства были предоставлены из городского обоза и военного госпиталя, защитную одежду выдало японское командование. С появлением чумы в Никольске-Уссурийском, отряд развернули до штата в 24 человека: один врач, заведующий отрядом А. Шипилов (с 18 марта); 4 фельдшера и 19 санитаров, одновременно увеличены были и перевозочные средства. После прекращения первой вспышки чумы в Никольске, доктор Шипилов был откомандирован во Владивосток, и отрядом временно заведовал доктор Дернов; с появлением второй вспышки чумы в Никольске (6 мая), заведующим отрядом был назначен доктор Н.П. Голубев.
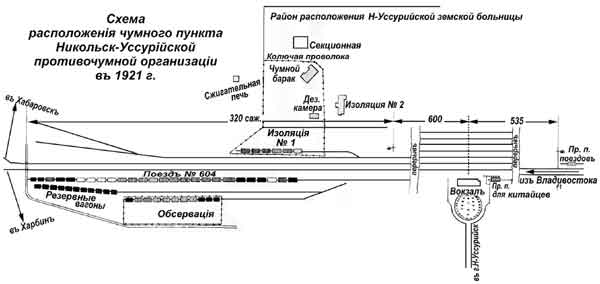
Рис. 33.8. Схема расположения чумного пункта Иикольск-Уссурийской противочумной организации
Лабораторные исследования. До появления чумы в Никольске, исследования подозрительных случаев производились в лаборатории при Военном госпитале (микроскопические) и в японской лаборатории (бактериологические). С появлением чумы была организована собственная лаборатория при чумном пункте, которая помещалась в одной части барака Земской больницы, взятая под изолятор, и состояла из 4 комнат с передней, коридором и изолированным входом: комната для работы с заразным материалом, в ней находился термостат; комната для микроскопических работ с мазками; чистая — раздевальня для персонала; и комната для санитара, жившего при лаборатории. Штат состоял из заведующей лабораторией доктора Саввиной, лаборанта Фортунатова и санитара.
Крематорий. Трупы, так же как и во Владивостоке сначала сжигались на костре, потом была сооружена специальная печь — кирпичная из трех невысоких стенок без трубы и крыши с поддувалом. На сожжение одного трупа требовалось от 40–60 поленьев дров и около банки керосина. Труп сгорал в течение 3-х часов.
Хозяйственный аппарат чумного пункта. Для обслуживания противочумных организаций Никольска был использован хозяйственный аппарат военно-санитарного поезда № 604, пополненный некоторыми недостающими служащими. В общей сложности в штате служащих хозяйственно-канцелярского разряда состояло 34 человека. Сюда входил заведующий хозяйством, каптенармус, кухарки, хлебопеки, водовозы, кухонная прислуга монтеры, писари, артельщики, слесари, прачки и санитары. Существенную помощь организациям оказывали и японские врачи, в частности доктора Сава, Хадицуки и Цида, предоставившие свою лабораторию для исследования чумного материала.
Предпринятые действия. Ограниченность в средствах и отсутствие твердой власти в крае не позволили осуществить даже тот необходимый минимум мероприятий, которых требовала сложившаяся обстановка. Областной СИК попытался осуществить следующие мероприятия:
Санитарное благоустройство. Проведено в крайне ограниченных масштабах: осуществлена очистка дворов и улиц от мусора, в Николь-ске-Уссурийском был приведен в удовлетворительное санитарное состояние китайский базар, проведена дезинфекция общественных мест, особенно вокзалов; изданы и распространены «Правила для предохранения от чумы ...», очищены отхожие места. Во избежание штрафов и боязни убыточного закрытия эти мероприятия активно проводились на коммерческих предприятиях, использующих китайский труд. Однако из-за отсутствия денег не удалось открыть специальных ночлежных домов, как это было сделано в Харбине в 1910 г. По этим же причинам не проводилась и борьба с крысами.
Санитарно-полицейский надзор. Из-за низкого авторитета власти и низкого качества личного состава милиции, осуществить такой надзор было практически невозможно. С 1919 г. Китай уничтожил на своей территории все русские консульства, поэтому китайцы, приезжавшие на заработки в Приморье, не имели ни русских виз, ни билетов. Нельзя было установить ни того, кто жил в пораженных чумой кварталах, ни даже их приблизительного количества. Половина всех подобранных трупов китайцев не имела документов, и костер унес тайну их происхождения и нахождения во Владивостоке.
Заградительные мероприятия по области. Очевидная опасность получить чуму в Приморье шла со стороны полосы отчуждения КВЖД, с которой область находилась в интенсивном общении путем пассажирского обмена по Уссурийской железной дороге. Поэтому первой задачей русских властей было загородить именно этот путь. Кроме того, такая возможность не исключалась со стороны дорог и трактов, которые являлись крупными артериями, ведущими в область из Китая и по которым в весеннее время двигались сюда китайские рабочие, торговцы, контрабандисты-спиртоносы, а также вдоль береговой полосы.
Вопрос о полезности строгих массовых карантинов и разного рода оцеплений дебатировался на общих собраниях ОСИК с представителями японского военно-санитарного отдела. В противовес более «серьезным» японским коллегам русская медицина единодушно и неизменно убеждала их не использовать для борьбы с чумой суровых репрессивных мер. Представители ОСИК выдвигали японцам следующие соображения: а) карантины и оцепления требуют большого (дорогого) призыва чуждой и грубой военной силы; б) опыт харбинской чумы 1910—1911 гг. доказал, что заградительное действие разных воинских оцеплений — минимально; в) огульные многодневные карантины вносят разруху в торговые и другие связи и вызывают панику у населения; г) в поисках обхода карантинных застав, население (притом, самое ненадежное в эпидемическом отношении) быстро находит лазейки и окольные пути, что уже совершенно дезорганизуете санитарный надзор.
Схема расположения заградительных по чуме учреждений в Приморской области и во Владивостоке в 1921 г., приведена на рис. 33.9.
На Уссурийской железной дороге были с этой целью осуществлены следующие мероприятия.
 Рис. 33.9. Схема расположения заградительных учреждений в Приморье в 1921 г.: ···· границы уездов; -•-•- тракты; ––– линия Уссурийской железной дороги. 1. Пропускной пункт на ст. Гродеково. 2. Пропускной пункт на ст. Ник.-Усс. 3. «103 верста». 4. Пропускной пункт на ст. Ник.-Усс.- вокзал. 5. Пропускной пункт на ст. Раздольное. 6. Пропускной пункт на ст. Владивосток. 7. Пропускной пункт на ст. Шкотово. 8. Врачебно-наблюдательный пункт на ст. Тигровая. 9. Пропускной пункт станицы Полтавки. 10. Пропускной пункт у Ник.-Усс. в 5-м полку. 11. Пропускной пункт у станицы Кавалерово. 12. Временный пропускной пункт в бух. Золотой Рог. 13. Морская санитарная наблюдательная станция в бух. Парис. 14. Брандвахта в бух. Улисс. 15. Пропускной пункт в бух. Восток. 16. Пропускной пункт в бух. Ченю-вай. 17. Врачебно-наблюдательный пункт в бух. Св. Ольги
Рис. 33.9. Схема расположения заградительных учреждений в Приморье в 1921 г.: ···· границы уездов; -•-•- тракты; ––– линия Уссурийской железной дороги. 1. Пропускной пункт на ст. Гродеково. 2. Пропускной пункт на ст. Ник.-Усс. 3. «103 верста». 4. Пропускной пункт на ст. Ник.-Усс.- вокзал. 5. Пропускной пункт на ст. Раздольное. 6. Пропускной пункт на ст. Владивосток. 7. Пропускной пункт на ст. Шкотово. 8. Врачебно-наблюдательный пункт на ст. Тигровая. 9. Пропускной пункт станицы Полтавки. 10. Пропускной пункт у Ник.-Усс. в 5-м полку. 11. Пропускной пункт у станицы Кавалерово. 12. Временный пропускной пункт в бух. Золотой Рог. 13. Морская санитарная наблюдательная станция в бух. Парис. 14. Брандвахта в бух. Улисс. 15. Пропускной пункт в бух. Восток. 16. Пропускной пункт в бух. Ченю-вай. 17. Врачебно-наблюдательный пункт в бух. Св. Ольги
А. По линии Никольск-Уссурийский — Хабаровск:
а) для китайских пассажиров в поездах № 4 и 3 (хабаровских)
выделены отдельные вагоны, в которые европейцев не допускали;
б) пассажирские поезда на перегонах между Иманом и Хабаровском
сопровождались санитарными вагонами, персонал которых во время следования поезда обходил составы, мог наблюдать за состоянием пассажиров во время их посадки, высадки и на промежуточных станциях, а в случае обнаружения среди едущих подозрительного больного, мог принять меры к выделению его от здоровых, сообщить по линии и провести первую дезинфекцию.
Б. По ветке Угольная — Сучанская:
в) в мае на станции Шкотово был поставлен изоляционно-про пускной пункт в трех вагонах, предназначенный для выделения обсервируемых и первоначальной изоляции (до подхода чумной летучки со станции Угольная) подозрительных по чуме пассажиров с проходящих из Владивостока поездов;
г) на станции Тигровая Сучанской рудничной комиссией был оборудован и работал пропускной пункт, задачей которого было не про
пустить чуму (с пассажирами из Владивостока и со станции Угольная) на Сучанские копи, где чума могла бы сильно «разгуляться» среди мно
гочисленных рабочих-китайцев.
В направлении «А» чума не получила распространения и, кроме перечисленных мероприятий, никаких других мер учреждений заградительного назначения не устанавливалось.
Главным направлением, с которого ожидали чуму, было направление «В» — линия Владивосток — Харбин. Особенно это было вызвано тем, что входные ворота в область, станция Пограничная обслуживалась очень слабой китайской противочумной организацией. Русские противочумные организации на станцию допущены не были. Из Приморья туда проник только один японский карантинный отряд, но и он состоял из одних наблюдателей и работал только среди своих воинских частей, осуществляя прививки.
По этим соображениям, на линии «В» Уссурийской железной дороги был установлен целый ряд наблюдательно-пропускных пунктов, которые до появления чумы во Владивостоке имели целью не допустить ее проникновение с запада на восток, а с развитием эпидемии в городе — не дать ей распространиться по области.
Пропускные пункты на станциях Гродеково и Раздольное не входили в общую схему областных противочумных организаций, а появились по чисто местным условиям, из-за необходимости обезопасить от чумы крупные воинские части бывшей Семеновской (в Гродеково) и Кап-пелевской (в Раздольном) армий, а по тупикам ютились в товарных вагонах многочисленные, пришедшие с Капелевской армией беженцы. Работал в этих учреждениях исключительно свой военно-медицинский персонале. Сведениями о проделанной ими работе мы не располагаем.
На этих заградительных пунктах китайцы тщательно осматривались, среди них выделяли подозрительных на заболевание чумой и отправляли в обсервационные пункты. Состояние здоровья пассажиров первых двух классов определялось следующим образом: европейцев — по наружному виду, пульсу и, по усмотрению медика, термометрией; китайцев же — по пульсу и обязательной термометрией. Пассажиров остальных вагонов проверяли по пульсу и, при малейшем подозрении — термометрией; китайцев же термометрировали всех поголовно.
Для сведения властей тех мест, куда следуют пассажиры из Владивостока, при осмотрах на станции Угольной, на их личных документах ставился специальный штемпель. Тут же проверялись штемпеля об осмотре и от предыдущих пропускных пунктов (Ни-кольск-Уссурийский, Владивосток; рис. 33.10).

Рис. 33.10. Штемпель о проведенном осмотре на пропускном пункте
Организация санитарной охраны морской границы. Еще до появления первых случаев чумы во Владивостоке японское командование сообщило ОСИК, что в южных китайских портах вблизи города Чифу и в окрестностях Циндао, с которыми порт Владивосток имеет постоянное пароходное общение, существует чума. Из указанных портов и вообще с Шандунского полуострова в порт Владивосток на пароходах передвигается большое количество китайских рабочих, то для Владивостока открылась серьезная опасность заноса чумы и по морским путям сообщения. Такое обстоятельство вынудило ОСИК принять меры по охране морских границ республики. В неэпидемическое время санитарная охрана морских границ находилась в ведении врачебного инспектората и осуществлялась через два постоянных специальных учреждения: Брандвахту (сторожевое военное судно при порте) и Морскую санитарно-наблюдательную станцию.
Ввиду отсутствия за последние 4–5 лет достаточных средств на содержание и ремонт станции, она пришла в упадок и не функционировала. Брандвахту, существовавшую на пароходе «Маньчжурия», командующий сибирской флотилией без ведома ОСИК перевел в Морской штаб, что равносильно было ее упразднению. Таким образом, перед ОСИК встал вопрос о восстановлении этих учреждений. Так как врачебно-инспекторская часть в то время находилась в ведении отдела народного здравия областного земства и заведовал этой частью доктор Г. Попов, то ему ОСИК было поручено привести организацию по санитарной охране морских границе в «действенное состояние», выработать соответствующий план мероприятий и предоставить «сметные соображения на этот предмет». Была восстановлена деятельность брандвахты на пароходе «Илья Муромец» (16 мая 1921), затем — Морской санитарно-на-блюдательной станции (морской карантин), и, наконец, еще было организовано, как временное учреждение, санитарно-пропускной пункт на берегу бухты Золотой Рог (расформированы 1 июля 1921 г.).
Деятельность городских санитарно-эпидемических участковых организаций. Была очень затруднена из-за того, что объектом их работы являлось некультурное и грязное китайское население, не знающее русского языка и живущее в таинственных кварталах, набитых различными притонами. Сразу же выяснилась непригодность для борьбы с чумой «холерной разбивки» города на участки. Для «холерной разбивки» требовалось сосредоточить внимание на источниках водоснабжения, свалках и съестных припасах. Чума же развивалась «гнездами» в кругу тесных людских скоплений. Это привело к тому, что на одних участках практически не было работы, на других же персонал просто не мог справиться с возложенными на него обязанностями.
Работа участкового персонала заключалась в следующем:
1) ежедневно, до 6 часов утра персонал, снабженный специальными удостоверениями, выходил на свой участок и обходил дома, подозрительные по чуме, особенно китайские ночлежки;
2) внушающих по виду подозрение китайцев термометрировали и, при повышенной температуре, отправляли в чумной городок;
3) при обнаружении выброшенного трупа выясняли, откуда он мог быть выброшен, и такие дома проверяли заново;
4) выявляли объекты для ночных облав летучего отряда;
5) вели учет движения населения, особенно китайцев, проверяли правильность записей в домовых книгах и выясняли местожительство вновь прибывших и непрописанных.
Для работников участков были предприняты строгие меры специальной техники безопасности, включая разделение помещений на «грязные» и «чистые» зоны. Возвращавшийся персонал проходил в здание через отдельный вход на закрытую стеклянную веранду, здесь он снимал и сбрасывал в кадки с дезинфицирующим раствором рабочие костюмы. Оттуда, через особую дверь, он шел во вторую комнату, где мылся под душем и, наконец, в третью, где одевался в чистый костюм и, оттуда опять через особую дверь уже выходил на улицу или в жилое помещение.
Летучие отряды. Занимались уборкой трупов с улиц, обследовали выявленные очаги чумы, осуществляли внезапные ночные налеты на неблагополучные районы (рис. 33.11).

Константин Аристархович Коровин. Бывший каппелевский офицер – отвечал за работу автотранспорта Чумного городка.
Дезинфекционные отряды и дезинфекция. Ощущался значительный недостаток дезинфицирующих веществ, гидропультов, паровых камер. Дезинфекционные мероприятия удавалось в удовлетворительном объеме осуществлять только на территории чумного городка. Предварительная дезинфекция при выездах за больными и трупами проводилась обычно летучим отрядом с помощью гидропультов.
Обсервация. Осуществлялась так называемым домашним методом. Специальный персонал обходил дома и осуществлял термометрию лиц, бывших в контакте с больными чумой. Другой формой обсервации был вывод жителей в особые обсервационные вагоны (чумной поезд на станции Угольной, Никольско-Уссурийский обсервационный пункт, военно-санитарный поезд № 101/11) и в лагеря (обсервационное отделение чумного городка). Все лица, назначенные в обсервацию, проходили сначала через вагон-баню, после которой получали чистое казенное белье, халаты и только тогда пускались в вагоны. Собственные их вещи шли в паровую дезинфекцию. Срок обсервационного наблюдения составил 8 суток, затем перешли на 5 суток. Если человек, подозрительный на чуму, оказывался здоровым, то всех задержанных из-за него в обсервацию отпускали раньше этого срока.

Рис. 33.11. Санитарный автомобиль летучего отряда доставляет из одного из кварталов Владивостока подозрительного по чуме китайца
Изоляция. В изоляторы помещались температурящие больные из распределителя, у которых не выявлялись признаки чумы, например, кашель с кровавой мокротой, либо в мокроте не обнаруживали возбудитель чумы — таких сразу везли в чумной барак (рис. 33.12). Продолжительность пребывания в изоляторе составляла 5 суток. Через владивостокский изолятор прошло 369 человек, выписано здоровыми «по домам» 41 человек; умерли в изоляторе 46 человек; отправлено в чумной барак 282 человека.
Сжигание трупов. В эпидемию 1921 г. к сожжению трупов в крематориях пришли не сразу, первое время их заменяли особого построения костры (рис. 33.13). Но даже когда уже были построены крематории, на кострах сжигались тела заразившихся и умерших от чумы медицинских работников — так были сожжены останки сестры милосердия Даниленко, санитара-студента Хазова и других. Всего было построено два крематория: один — в Никольске-Уссурийском, второй — наиболее удачный — был построен по проекту инженера Черногубова в самом чумном городке. Вместимость печи составляла 15–20 трупов, в день сжигалось до 65 трупов (рис. 33.14). За все время эпидемии 1921 г. похоронным отрядом чумного городка (на кострах и в обоих крематориях) было сожжено 647 трупов (209 — умершие во Владивостокском чумном госпитале, остальные подобраны на улицах и в окрестностях города). Из них: китайских — 629; европейских — 18 трупов. Сожжение одного трупа обходилось в 11 рублей.
Помощь иностранных государств. Все китайское участие выразилось, в общем, едва ли не в одном беззаботном резюме, приписываемом административно высокой китайской персоне, что-де: «Китайски люди шибка много есть!»
Более сознательно и по-европейски отнеслись к борьбе с чумой корейцы. Правда, корейская колония не могла помочь ни медицинскими силами, ни оказать материальную помощь, однако они оказывали любую другую посильную им помощь. Наибольшую помощь Приморским чумным организациям в 1921 г. оказали японцы, главным образом в лице их Военно-санитарного отдела. Японцы первыми организовали своевременное получение информации о движении чумы в крае. Они же постоянно держали тесную связь с Харбином, поставив там эпидемический отряд доктора Одда, а на пограничной — отряд полковника Мицуи. Их врачи широко использовали среди своего гражданского населения (по желанию), а среди всех экспедиционных войск (обязательно), производство предохранительных прививок.

Рис. 33.12. Изоляционное отделение чумного городка во Владивостоке
Помощь русским противочумным мероприятиям со стороны японских военных властей выразилась:
1) энергичной поддержкой требований ОСИК, относящихся к улучшению постановки и согласованности в противочумных начинаниях с китайскими санитарными организациями и властями;
2) от японского интендантства и санитарного отдела русские власти могли иногда получать противочумную вакцину и сыворотку, а также кое-что из дезинфицирующих средств и аппаратов;
3) и, главное, японцы помогли ОСИК, при ее хроническом безденежье, средствами, взяв на себя целиком содержание Владивостокской участковой санитарно-эпидемиологической организации и Отряда карантинной стражи.
На V Всероссийском съезде бактериологов и эпидемиологов, состоявшемся в Москве 25–31 мая 1921 г., представители ДВР В.В. Сукнев и Бобров выступили с докладом о борьбе с эпидемией легочной чумы в ДРВ. Докладчики заявили, что помощь со стороны РСФСР необходима, так как те средства, которые имеются на местах, совершенно недостаточны для предстоящей работы по ликвидации эндемических очагов и по предупреждению заноса этой болезни в другие места. Они указали на то, что к осени надо ждать новых вспышек и, возможно, еще более жестоких, чем в истекшую эпидемию.
ГРАЖДАНЕ КИТАЯ!
Слышали ли вы, что такое страшная болезнь чума и знаете ли, как от нее уберечься; так слушайте.
В настоящее время в Маньчжурии свирепствует страшная болезнь чума, которая грозит распространиться в сторону Уссурийского края. Болезнь эта очень заразна и всегда почти смертельна. При скученности населения и несоблюдении чистоты и грязи, она быстро широко распространяется и производит громадные опустошения.
Еще так недавно в 1911 г. в Маньчжурии вспыхнула чума, и в одном из городов — Фудзяне (около Харбина) — умерло за самое короткое время несколько десятков тысяч человек. Один больной может послужить началом заболевания сотен людей. От чумы почти никто не выздоравливает. После заражения болезнь обнаруживается через несколько дней: больного начинает знобить, появляется общее нездоровье, в начале болезни появляются покашливание и пенистая слюна с частью крови.
Начинается покраснение глаз, расширение зрачков, походка становится неуверенной, человек кажется как будто пьяный.
Иногда присоединяется бред. При общем ослаблении сил человек умирает. От начала болезни до смерти бывает около 70 часов. Человек, заболевший чумой, заражает и других через нос, рот и даже глаза, передача заразы распространяется при близком соприкосновении больного со здоровым, поэтому опасайтесь скопления людей, опасайтесь грязи, опасайтесь есть из одной посуды, опасайтесь соприкосновения с одеждой больного, не надевайте чужого платья и шапок, опасайтесь спать на чужой постели и вытираться чужим полотенцем или платком, но соблюдайте:
1) чистоту тела, платья и жилища, знайте, что через грязь распространяется заражение и болезнь;
2) избегайте скоплений народа, ночлежек, постоялых дворов и всех тех мест, где могут побывать зараженные люди;
3) избегайте без крайней нужды ездить по железным дорогам, где могут оказаться уже заболевшие чумой люди;
4) не покупайте старого платья, старых постельных принадлежностей, так как, возможно, они принадлежали человеку, умершему от этой страшной болезни;
5) уничтожайте всеми способами насекомых (вшей, блох, клопов, тараканов), уничтожайте крыс и мышей, которые разносят заразу во все стороны.
6) сообщайте непременно о каждом подозрительном случае заразы какому-либо ближайшему врачебному надзору; будет сейчас же оказана помощь больному, чем Вы спасете сотни тысяч людей Ваших родственников, земляков и братьев.
Помните, что с этой ужасной заразой, от которой умирают в самое короткое время сотни тысяч людей, надо бороться всем при соблюдении полной чистоты тела, платья и жилища.
Приморская Областная Санитарно-Исполнительная Комиссия (перевод листовки о чуме, изданной на китайском языке).

Рис. 33.13. Трупы на костре у чумного городка во Владивостоке, 1921 г.
Вопрос о чуме на Дальнем Востоке вызвал оживленные прения, в которых принимали участие профессора Н.Н. Диатроптов, Бронштейн, С.И. Златогоров, В.А. Барыкин, А.Н. Сысин, А.А. Владимиров, Беланов-ский, И.А. Добрейцер, доктор Левентин и другие. Все выступавшие подтвердили, что эпидемия чумы 1920—1921 гг. на Дальнем Востоке имеет много сходства с эпидемией 1911 г.: поражены те же места, наблюдается, как и тогда, преимущественно легочная форма болезни, большой процент смертности. Неблагоприятным следует признать то, что при данной эпидемии болезнь имеет тенденцию распространяться на север и восток и что наиболее пораженные очаги находятся в руках китайцев, которые ведут чрезвычайно слабо дело борьбы с чумой на месте и не допускают в свои пределы представителей медперсонала от соседних государств. В связи с существующей постановкой дела съездом было предложено немедленно приступить к организации международной комиссии с представителями от разных государств. Выяснилось, что Наркомздравом эта мера уже предпринята, но результатов пока еще нет. Указывалось на необходимость срочно создать общегосударственный центр борьбы с чумой в Москве, а также областные центры в местах, наиболее опасных в смысле занесения туда этой болезни. Такими центрами назвали Иркутск, Севастополь, Саратов, Одессу, Ташкент.
Съезд назначил Противочумную комиссию, в которой принимали участие представители от НКЗ и делегаты из ДВР. Комиссия разработала детальный план борьбы с чумой, он был одобрен и принят съездом. Однако в материалах П.В. Захарова с соавт. нет никаких указаний на то, что Советская Россия оказала хоть какую-то помощь Дальневосточной республике в борьбе с эпидемией легочной чумы.
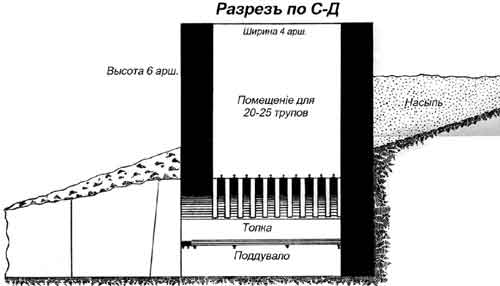
Рис. 33.14. Схема крематория Черногубова в чумном городке Владивостока. Подвезенные на подводах из анатомического покоя трупы заносились наверх печи и сбрасывались в верхнее ее пространство над топками. Расположенные по возможности равномерно и прослоенные дровами трупы (и дрова) обливались из гидропульта ровной и широкой струей керосина и зажигались
Попытка ДВР получить хотя бы самую незначительную помощь от женевского международного Красного Креста, также потерпела неудачу. С началом эпидемии местный консульский корпус телеграфировал по этому поводу в Женеву, ответ последовал лишь в августе месяце, в очень туманной форме, а именно: что телеграмма в Женеве была получена, и было отдано какое-то распоряжение через японский Красный Крест. Более никаких сведений от Красного Креста не поступало.
Финансирование мероприятий по ликвидации чумы в Приморском крае. Для финансирования мероприятий по борьбе с чумой, в Приморском крае был введен специальный чумной налог. С владельцев всякого рода торговых предприятий и зданий, имеющих промысловые свидетельства I разряда, взималось 100 рублей золотом; по каждому предприятию II разряда — 25 рублей; III разряда — 10 рублей; с нотариусов, биржевых посредников, коммивояжеров — 10 рублей с каждого лица. С владельцев недвижимого имущества бралось 10% от суммы городского оценочного сбора. С рабочих и служащих правительственных и образовательных учреждений — 2% от месячного оклада; с лиц свободных профессий — врачей, поверенных, журналистов и т.п. — по 15 рублей золотом с каждого. Со всех прочих лиц «свободных профессий»: грузчиков, извозчиков, прислуги, чернорабочих — по одному рублю золотом. С лиц, прибывающих в один из пунктов Приморского края, при самом въезде взималось по одному рублю золотом. Разумеется, собранных денег не хватило, поэтому многие противочумные организации пришлось закрывать еще до окончания эпидемии, а с работавшими во время эпидемии медицинскими специалистами рассчитывались еще много месяцев после ее окончания.
Чумная эпидемия в Приморье обошлась в 416 563 руб. золотом, из них 350 тыс. руб. составил казенный отпуск денег с чумным налогом (чумной налог дал всего 204 тыс. руб. вместо планировавшихся 600 тыс. руб). Японским командованием выделено 55 416 руб. Владивостокским городским самоуправлением предоставлено 11 069 руб.
Светлая им память. Всего во время эпидемии легочной чумы во Владивостоке в 1921 г. погибло 8 человек медицинского персонала. Для того чтобы понять, каким образом становится возможным инфицирование медицинского персонала во время эпидемии легочной чумы, рассмотрим каждый случай отдельно.
Первой жертвой чумы стала сестра милосердия чумного госпиталя Софья Михайловна Даниленко (принята на работу в госпиталь 24 марта).
За недостатком сестер ей приходилось работать не только в отделениях, но и принимать доставляемых в госпиталь больных и распределять их. 18 апреля Софья случайно встретила возле изолятора больного легочной чумой китайца и было вынуждена принять его без респиратора. 20 апреля она почувствовала небольшое недомогание, 22-го поднялась температура, появился кашель с мокротой с кровавыми прожилками; 24 апреля она умерла.

Погибшие от чумы сестра милосердия Софья Михайловна Даниленко и санитар чумного поезда Василий Григорьевич Хазов

Погибшие от чумы фельдшер Николай Ананьевич Козлов (слева) и санитар Филлипп Павлович Гадяцкий
Хазов Василий Григорьевич, санитар эпидемического поезда (поступил на службу в начале мая). За несколько дней до заболевания ему пришлось поднимать труп на Сучанской ветке в противогазе. Однако работать в противогазе он смог не более 5 минут и вынужден был его сбросить, чтобы одеть обыкновенный респиратор. Возможно, что во время смены индивидуальных средств защиты органов дыхания, он заразился чумой. 28 мая у него резко поднялась температура, появилась мокрота с прожилками крови, а 29 мая Хазов умер после почти 12-часовой агонии.
Гадяцкий Филипп Павлович, поступил на работу в чумной госпиталь 18 апреля и в тот же день заразился чумой во время уборки трупов на улице. По словам Гадяцкого, у него были рваные рукавицы, и он считал, что заразился чумой из-за недостаточной дезинфекции рук. Недомогание он почувствовал 22 апреля, температура и кашель с мокротой с кровью у него появились 23 апреля; а 24 апреля Гадяцкий умер.
Козлов Николай Ананьевич, фельдшер изолятора (поступил на службу 17 апреля). При каких обстоятельствах заразился чумой, осталось неизвестно. 14 мая он почувствовал недомогание, 15 мая появился кашель с мокротой, в которой нашли возбудитель чумы; 17 мая он умер.
Мальцев Григорий Евгеньевич, санитар при обсервационном отделении чумного госпиталя (поступил на службу 16 апреля). За два дня до заболевания дежурил в изоляторе, где принимал больных китайцев. 21 апреля почувствовал недомогание, через несколько часов появился кашель с кровянистой мокротой; 27 апреля он умер.
Воробьев Иван Ефимович, санитар чумного отделения (поступил на службу 26 апреля). 2 мая, во время уборки трупа умершего от чумы китайца, у него свалился с лица респиратор, который он ту же поправил. После этого Воробьев тщательно вымыл руки и голову. 5 мая утром он почувствовал боли в животе, озноб, к вечеру появился кашель с кровавой мокротой; 7 мая Воробьев умер.
Доброжанский Иван Дмитриевич, фельдшер изолятора (поступил на службу 26 апреля). Он не всегда работал в респираторе, т.к. страдал эмфиземой и респиратор переносил с трудом. Недомогание почувствовал 11 мая и сначала скрывал свое состояние. Но 12 мая его состояние значительно ухудшилось, однако до 14 мая в его мокроте не могли обнаружить возбудитель чумы, в этот же день Доброжанский умер.
Короткевич Иван Иванович, санитар чумного отделения (поступил на службу 8 мая). Предполагают, что его заражение произошло 2 июня вечером. Короткевич кончил свое дежурство в грязной половине и уже должен был перейти в чистое помещение, но в это время пришел ординатор делать вливание противочумной сыворотки больному китайцу и привлек к себе на помощь Короткевича. Так как китаец сильно бился и кашлял, Короткевичу пришлось его держать, близко наклоняясь над ним. Утром 4 июня он почувствовал недомогание, в мокроте сразу же был обнаружен возбудитель чумы, резко поднялась температура; 6 июня Короткевич умер.
К этим жертвам можно присоединить и доктора П.П. Попова — прошедшего через тяготы и испытания чумы в Харбине в 1910—1911 гг., первого председателя ОСИК и души всей противочумной кампании во Владивостоке, умершего 19 октября 1921 г. от переутомления и «трудных переживаний этого периода».
Японские эксперименты. Японцы отнеслись к этой вспышке чумы, как к событию научного значения. Основные усилия их ученых были сосредоточены на изучении способности чумного микроба контамини-ровать окружающую среду; и эффективности средств дезинфекции, индивидуальной защиты, противочумной сыворотки и вакцины.
В начале чумы во Владивостоке доктора Гото и Хирано ходили по улицам и собирали сплюнутую на землю мокроту, а затем исследовали ее в лаборатории на наличие чумных палочек. В кровянистых мокротах, обнаруженных около больных, они всегда находили чумные палочки. Доктор Мураками провел такие опыты в Джалай-Норе и получил те же результаты. Ими было установлено, что в зимнее время при низкой температуре (от –29°С до –2°С), при условии ограничения действия солнечных лучей жизнеспособность чумных микробов в кровянистой мокроте держится от 6 до 14 дней. При комнатной температуре в кровянистой мокроте палочки чумы сохраняются до 36 дней, в высохшей мокроте они погибают в течение 4–7 дней.
Доктор Койдо (1934) в своей работе привел результаты экспериментов Ву Лиен Те, показавшего наличие возбудителя чумы в кусочках ткани, взятой из одежды больных чумой.
Д-ра Казиута и Казицуока в Никольске-Уссурийском изучали возможность попадания чумных бактерий в воду вместе с чумными трупами китайцев. Найти в реке чумные трупы им не удалось, однако они попытались смоделировать такую ситуацию. Они отбирали образцы воды из реки Раковки и вносили в нее взвесь чумных микробов. Ими было установлено, что чумные микробы погибают в загрязненной речной воде в течение 10–16 суток.
Доктор Казицука в Никольске-Уссурийском и доктор Одда в Харбине изучали устойчивость возбудителя чумы к высушиванию и действию солнечного света. Ими было установлено, что при быстром высушивании на предметных стеклах гибель микробов наступает через 1–2 часа, под действием солнечного света они гибнут уже через 20 мин.
Доктор Койдо (1934) изучал действие дезинфектантов на чумные микробы. Он обнаружил, что раствор сулемы 1:1000, 1% и 3% раствор формалина и крезола, убивают чумных микробов в течение 30 сек.
Разочарование у японских врачей вызвало применение чумной сыворотки. Они поставили ряд опытов для выяснения ее действия на вирулентность возбудителя чумы. Смешивая чумные микробы с сывороткой или вводя ее одновременно с возбудителем чумы, им не удалось спасти ни одно животное от гибели. Единственное, что достигалось в таких экспериментах — это замедление срока наступления смерти животного на два-три дня. Применение чумной сыворотки в целях экстренной специфической профилактики имело место в Харбине, когда ее ввели четырем санитарам, контактировавшим с больными легочной чумой китайцами. Хотя никто из санитаров не заболел, результаты этого опыта они не могли толковать однозначно. Один из привитых дал сильную реакцию на введение сыворотки. Через пять дней у него появился озноб, температура, обильная сыпь с зудом, Herpes labialis, на месте введения сыворотки отек размером с ладонь, очень болезненный, сопровождавшийся опуханием близлежащих лимфатических узлов. Местные симптомы исчезли через шесть дней.
Для вакцинации японцами использовалась убитая вакцина, полученная из штамма № 12, выделенного в 1911 г. в Харбине. Вакцина производилась Японской государственной лабораторией и Военно-врачебным институтом. Каждая прививочная доза содержала 3 мг убитых бацилл возбудителя чумы в см3. По мнению доктора Койдо (1934), очевидного доказательства ее эффективности получено не было, хотя ни одного случая чумы у привитых японцев не было (не было чумы и у не привитых японцев).
При изучении защитной эффективности типовых респираторов, сделанных из трех слоев ткани, только в одно случае из 15 были обнаружены чумные микробы на наружном и среднем слое респиратора.
Чума в Забайкалье. В конце лета 1922 г. из поселка Кайластуй вновь поступили вести о вспыхнувшей там чуме. Туда был командирован доктор Кротков. Однако единственный больной, боец Красной армии, к приезду доктора выздоровел. Выяснить бактериологическую природу заболевания не удалось. Других заболеваний в поселке Кайластуй не наблюдалось. В начале сентября появилось известие о подозрительном заболевании в поселке Харанор. Туда с противочумным отрядом вновь выехал доктор Кротков, но на этот раз только чумой события в поселке не ограничились. Ниже мы приведем краткое описание этой невероятной истории.
К приезду Кроткова заболевшая чумой местная жительница Мария Тонких, 17 лет, уже умерла. Ни родители умершей, ни поселковый комитет не дали согласия на эксгумацию ее трупа, и Кротков, не имея возможности выяснить истинную причину смерти в семействе Тонких, уехал из поселка.
Все, что ему удалось выяснить, так это то, что за некоторое время до смерти Марии, в поселке Харанор наблюдались подозрительные заболевания, кончавшиеся смертью. Всего в поселке тогда умерло человек 5–6 — от «менингита», как определил волостной фельдшер.
Что касается Марии Тонких, то, по определению военного фельдшера, видевшего больную при жизни, она была больна воспалением легких и откашливала кровянистую мокроту.
Через несколько дней, 16 сентября, Кротков был вызван волостным фельдшером опять в поселок Xаранор, где, проболев 5 суток, умер Алексей Тонких, отец Марии. У него военный фельдшер определил воспаление легких, больной выхаркивал много кровянистой мокроты.
Вскрытием, произведенным 16 сентября, Кротков определил пато-логоанатомическую легочную чуму. Им была даже выделена культура чумного микроба.
Еще через 2 дня была признана больной Матрена Тонких, жена Алексея, т.к. в этот день она стала отхаркивать кровянистую мокроту. В мазках мокроты были найдены биполярноокрашивающиеся палочки. Матрена умерла рано утром 19 сентября, патологоанатомическим способом у нее констатирована легочная чума. При сходных обстоятельствах 18 сентября заболела дочь Матрены и Алексея Тонких — Нина (11 лет). Она умерла днем 19 сентября. В мокроте у нее найдены биполярные палочки, свинка, зараженная мокротой, пала при явлениях чумной инфекции. Вскрытие Нины обнаружило картину легочной чумы.
В тот же день, как и Нина, заболел брат ее Алексей (12 лет), который умер 20 сентября. Больной не кашлял, мокроты у него не было. Материалом от него свинок не заражали, и вскрытие трупа мальчика не производили, так как случилось нечто такое, что напоминает нам времена средневековой темноты.
Как только данными бактериологического исследования было установлено, что заболевания в семье Тонких — чума, доктором Кротковым было отправлено поселковому комитету предписание установить караулы на всех дорогах, ведущих в поселок, а также просьба отвести помещение для противочумного отряда и для лиц, приходивших в соприкосновение с семьей Тонких. На все эти просьбы общее собрание граждан поселка ответило отказом и постановило арестовать противочумный отряд, обвиняя его в распространении чумы.
Все обвинения сводились к следующему: отряд обвиняли в заражении чумой семьи Тонких; в распространении чумы; в отравлении газами детей Тонких; в отравлении источника (ключа); в попытке отравления жителей поселка газами, выпускаемыми через печную трубу; в размазывании чумы по стеклам, чтобы потом этим мазать стекла в домах посельчан. К помещению отряда был поставлен вооруженный караул, и членам отряда под страхом расстрела было воспрещено покидать усадьбу, где стояла изба.
Возбуждение жителей поселка все нарастало и, когда появились в поселке пьяные, то положение противочумного отряда стало ужасным. С криками: «Скушал семью Тонких, волк! Не на такой поселок вы напали, не думайте, что из наших рук уйдете живыми! Сжечь их! Перестрелять!»
Кроткова с членами отряда беснующаяся толпа загнала в помещение, где были больные и умершие от чумы. Толпа не позволила врачам надеть халаты, а тем более маски, и они, рискуя заразиться легочной чумой, на глазах одичавших крестьян, следивших за действиями членов отряда через окно, подавали молоко умирающим. В это время билась в агонии Нина Тонких, выкашливая во все стороны кровянистую мокроту.
Весь день 19 сентября отряд провел под угрозой самосуда, причем поселковым комитетом было вынесено решение — убить членов отряда, если умрет последний мальчик. Спасся отряд случайно, благодаря старшему врачу Н-ского полка, прибывшего в поселок Харанор с отрядом красноармейцев.
Выехав из поселка, отряд самоизолировался на станции Борзя и стал ждать лютой и скорой смерти от легочной чумы. Но, к счастью, никто не заболел. Дальнейших заболеваний в Хараноре не было, и чума ограничилась семьей Тонких, которая вымерла в числе пяти человек, если не считать предыдущие смертельные заболевания, принятые фельдшером за менингит.
Первое заболевание чумой в семье Тонких — у Марии — доктор В.В. Сукнев (1922) рассматривал как переходную стадию эпидемии — от бубонной чумы к легочной, т.к., по словам наблюдавшего ее фельдшера, «у нее была болезненность под мышкой, которую больная не дала осмотреть».
По всей вероятности, первые случаи инфицирования людей в Хараноре произошли от чумных блох, но вряд ли возбудитель чумы повысил свою вирулентность «пройдя» через несколько жителей поселка (больные «менингитом»), чтобы затем вызвать вторичную легочную чуму у Марии, как считал Сукнев. Первые пять случаев никак не связаны с заболеванием Марии Тонких. Возможно, переходу бубонной формы чумы во вторично-легочную поспособствовали какие-то генетические особенности Марии. Далее чума сформировала самостоятельную эпидемическую цепочку (без участия эктопаразитов) из первично-легочных случаев, оборвавшуюся со смертью Алексея Тонких.
Кроме заболеваний чумой в семье Тонких в Хараноре, наблюдалось другое независимое заболевание на 76-м разъезде, откуда Агриппина Зражба (17 лет) ездила на станцию Маньчжурия для продажи тарбага-ньих шкурок. Чтобы провезти их незамеченными, она сшила из них себе наряд в виде корсажа и юбки, которые одела на голое тело.
Вернувшись из Маньчжурии, девушка заболела 19 сентября, а 2З-го она была доставлена в больницу на станции Оловянная, где и умерла 26 сентября. Доктором Кротковым путем патологического исследования было установлено, что Зражба умерла от бубонной чумы, бубон находился под левой мышкой.
Через месяц чума появилась в поселке Даурия. Туда немедленно с противочумной летучкой прибыл доктор В. В. Сукнев. Противочумная летучка состояла из трех вагонов, в одном из которых помещалась лаборатория чумного отделения Института экспериментальной ветеринарии. Оказалось, что заболевания чумой в поселке начались в семье Фир-совых две недели назад с мальчика Егора Фирсова (10 лет), у которого появился бубон в левом паху. Так как окружающие не подозревали, что это чума, то и не принимали никаких мер предосторожности и лечили «паховичок» прикладыванием пенки с молока к больному месту.
Спустя две недели заболел брат Егора Алексей, мальчик 12 лет который умер 25 октября, через 2–3 дня после заболевания, выразившегося в появлении правостороннего пахового бубона, сопровождавшегося жаром, головной болью и рвотой. После смерти, Алексей оставался в доме среди живых. Доктор Сукнев застал труп лежащим на нарах, с отгрызенным мышами ухом.
Числа 23–24 октября заболела мать больного мальчика Мария Фирсова (41 год), у которой появился левосторонний бедренный бубон. Утром 27 октября больная умерла. После этой смерти вспышка чумы в поселке Даурия закончилась. Чума уже «заползала» в известные только ей «норы».
Вспышки чумы в крае после завершения легочной чумы во Владивостоке — угасание природных очагов чумы.
Небольшие вспышки бубонной и легочной чумы в регионе продолжались еще почти 6 лет.
В августе 1921 г.: в Даурии — 2 случая бубонной чумы, на ст. Хара-нор — 1 случай; 83-й разъезд — 1 случай; в поселке Мулино — 9 случаев.
В 1922 г.: в поселке Харанор Даурского района — 6 случаев бубонной чумы и 5 легочной; в поселке Даурия — 4 случая.
В 1923 г.: 83-й разъезд — 2 случая бубонной чумы; станция Якиши — 1 случай.
В 1924 г.: 83-й разъезд — 2 случая бубонной чумы; поселок Харанор — 1 случай; Тургинский сомон — 3 случая среди бурят.
В 1925 г.: Надаровский поселок — 1 случай бубонной чумы; станция Оловянная — 1 случай; Александровский завод — 1 случай.
В 1926 г.: станция Борзя — 3 случая бубонной чумы; в районе станции Оловянная — 2 случая бубонной чумы; в Цеценхане — 23 случая легочной чумы; станция Маньчжурия — 1 случай бубонной чумы.
В 1927 г.: вспышка бубонной чумы в Усть-Озерном — 1 случай; чума во внутренней Монголии и Южной Маньчжурии сентябре–октябре — 96 случаев.
По данным М.П. Козлова и Г.В. Султанова (1993), с 1928 г. заболевания чумой в Забайкалье прекратились. Для изложения известных причин «отступления» чумы воспользуемся данными авторов. Энзо-отичная по чуме территория в Забайкалье является северо-восточной окраиной другого природного очага чумы сурчиного типа, располагающегося преимущественно в пределах Монгольской Народной Республики (рис. 33.15).
Рис. 33.15. Забайкальский участок природной очаговости чумы:1 — районы поселений сибирского тарбагана и даурского суслика;2 — массивы лесных угодий; 3 — места эпизоотий в поселенияхтарбагана и даурского суслика (Козлов М.П., Султанов Г.В., 1993)
Ее площадь около 20 тыс. кв. км. До последних лет общим было мнение о том, что основным носителем чумы в этом очаге является сибирский тарбаган М. sibirica, а переносчиком — единственный вид блох О. silantiewi.
Чума среди тарбаганов Забайкалья обнаруживалась с 1911 г. по 1945 г. Отсутствие высокой численности синантропных грызунов и их блох в населенных пунктах препятствует возникновению вторичных очагов, и естественным источником заражения человека в этом очаге в прошлом были больные чумой тарбаганы. Обычно заражению подвергались охотники на этих пушных зверьков, чаще всего вступавшие в непосредственный контакт с больными животными.
В результате планового истребления тарбаганов в процессе проведения профилактических мероприятий, направленных на предупреждение заболеваемости людей, эпизоотии в их популяциях прекратились. Ни эпизоотии, ни спорадические случаи заболеваний чумой не обнаруживались в течение 20 лет и среди других видов грызунов. А в 1966 г. на сравнительно небольшом участке была обнаружена локальная эпизоотия в популяции даурского суслика.
Проведением истребительных работ, направленных на подавление численности суслика и его блох, эпизоотия была подавлена, и с 1970 г. чума здесь не обнаруживается.
Таким образом, чума в забайкальском участке монголо-забайкальского природного очага подавлена проведением противоэпидемических и плановых профилактических мероприятий. Полное эпидемическое благополучие по чуме в этом районе страны поддерживается более 50 лет. За период с 1940 г. по 1989 г. чумой в Забайкалье болел только один человек. Аналогичным образом указанные авторы объясняют стойкое благополучие по чуме в пределах Северо-Восточного Китая.
Однако кроме этих понятных и, видимо, совершенно правильных объяснений причин угасания монголо-забайкальского природного очага чумы, существуют и какие-то неизвестные причины их угасания, связанные с глобальной цикличностью активности природных очагов чумы. Со второй половины ХХ столетия происходит угасание не только тех очагов чумы, в отношении которых проводятся плановые профилактические мероприятия, но и практически всех природных очагов, а это не может не настораживать. Если мы не знаем причин этого процесса, то может так оказаться, что и глобальная активизация очагов станет полной неожиданностью.
ЗАБЫТАЯ ХИМИЧЕСКАЯ ВОЙНА
(начинаю публикацию цикла статей о применении химического оружия в годы Первой мировой войны)
I. Отравляющие вещества и химическое оружие Первой мировой войны» (Офицеры. — 2010. — № 3 (47). — С. 56–61);
II. Тактическое применение химического оружия в годы Первой мировой войны» (Офицеры. — 2010. — № 4 (48). — С. 52–57).
III. Применение химического оружия с оперативными целями Офицеры. 2010. 5 (49). (в печати)